Статья Олега Хрулёва, при создании использовались методы искусственного интеллекта.
Оглавление
- Введение в психосоматику
- История психосоматической медицины
- Связь разума и тела
- Стресс и его влияние на организм
- Эмоции и физическое здоровье
- Основные психосоматические расстройства
- Диагностика психосоматических заболеваний
- Методы лечения психосоматических расстройств
- Когнитивно-поведенческая терапия в психосоматике
- Психоанализ и психосоматика
- Осознанность и медитация
- Биологическая обратная связь
- Гипноз в лечении психосоматических расстройств
- Арт-терапия и телесно-ориентированные практики
- Питание и психосоматика
- Физические упражнения и психосоматическое здоровье
- Сон и его роль в психосоматике
- Психонейроиммунология
- Хроническая боль и психосоматика
- Сердечно-сосудистые заболевания и стресс
- Желудочно-кишечные расстройства
- Кожные заболевания и эмоциональное состояние
- Аутоиммунные заболевания и психологические факторы
- Психоонкология
- Психосоматика у детей и подростков
- Психосоматические аспекты в гериатрии
- Культурные аспекты психосоматики
- Современные исследования в области психосоматики
- Будущее психосоматической медицины
- Заключение
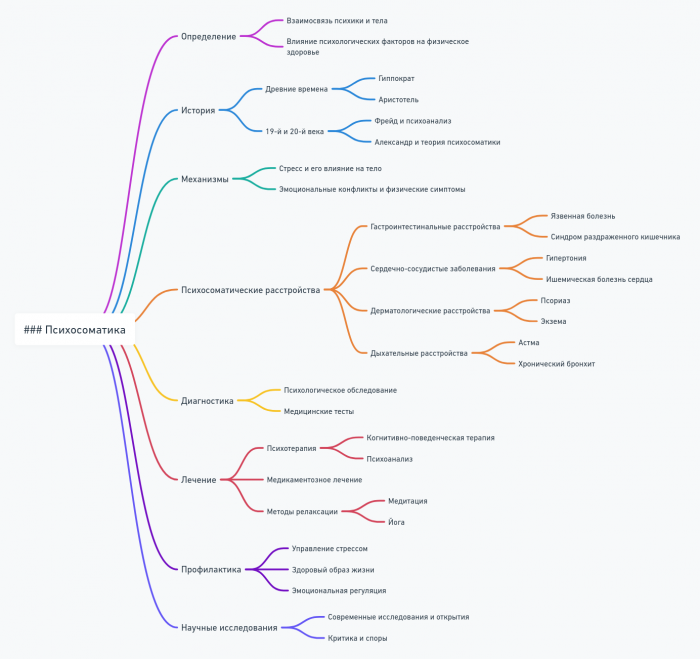
Введение в психосоматику
Психосоматика – это область медицины и психологии, изучающая влияние психологических факторов на возникновение и течение соматических (телесных) заболеваний. Термин «психосоматика» происходит от греческих слов «psyche» (душа) и «soma» (тело), что отражает фундаментальную идею о неразрывной связи между психическими и физическими процессами в организме человека.
В современном мире, где стресс стал неотъемлемой частью повседневной жизни, понимание психосоматических механизмов приобретает особую значимость. Мы живем в эпоху, когда технологический прогресс и социальные изменения происходят с головокружительной скоростью, создавая новые вызовы для нашего психического и физического здоровья.
«Тело – это зеркало нашей души, отражающее все наши внутренние конфликты и переживания.»
Психосоматика предлагает уникальный взгляд на здоровье человека, рассматривая его как целостную систему, где эмоции, мысли и физиологические процессы находятся в постоянном взаимодействии. Этот подход открывает новые горизонты в понимании и лечении многих заболеваний, которые традиционная медицина зачастую рассматривает исключительно с физиологической точки зрения.
В этой методичке мы погрузимся в захватывающий мир психосоматики, исследуя ее историю, основные концепции, методы диагностики и лечения. Мы рассмотрим, как стресс и эмоции влияют на наше тело, изучим различные психосоматические расстройства и современные подходы к их терапии.
Для начинающих психологов понимание принципов психосоматики является ключевым навыком, позволяющим более эффективно помогать клиентам. Это не просто набор теорий и методик – это новый способ мышления о здоровье и болезни, открывающий огромные возможности для исцеления и личностного роста.
Давайте отправимся в это увлекательное путешествие по миру психосоматики, где каждый симптом может рассказать историю, а каждая болезнь может стать путем к более глубокому пониманию себя и своего тела.
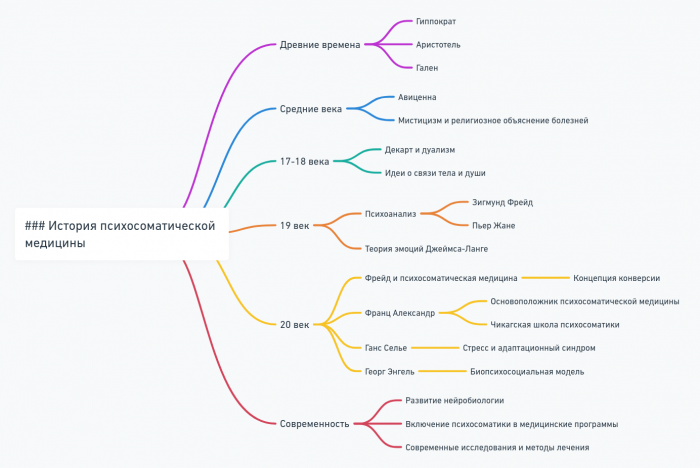
История психосоматической медицины
История психосоматической медицины – это увлекательное путешествие через века, отражающее эволюцию человеческого понимания связи между разумом и телом. Эта история полна ярких открытий, смелых гипотез и революционных идей, которые изменили наше представление о здоровье и болезни.
Древние корни
Идея о взаимосвязи психического и физического здоровья не нова. Еще в древних цивилизациях врачеватели понимали важность эмоционального состояния пациента для процесса выздоровления.
- Древний Египет: В папирусах упоминаются «болезни сердца», которые сегодня мы могли бы интерпретировать как эмоциональные расстройства.
- Древняя Греция: Гиппократ, отец медицины, говорил о важности рассмотрения пациента как целостного существа, а не просто набора симптомов.
- Древний Китай: Традиционная китайская медицина всегда рассматривала эмоции как важный фактор в возникновении и лечении болезней.
Средние века и Возрождение
В эпоху Средневековья в Европе произошел определенный регресс в понимании психосоматических связей, так как многие болезни приписывались действию сверхъестественных сил. Однако эпоха Возрождения принесла новый взгляд на человеческое тело и разум.
«Душа и тело беседуют друг с другом на языке, который не требует слов.» — Рене Декарт
XVIII-XIX века: Зарождение научного подхода
В этот период начинает формироваться более научный подход к пониманию психосоматических явлений:
- 1788 год: Уильям Каллен вводит термин «невроз», описывая заболевания, связанные с нервной системой.
- 1818 год: Хайнрот впервые использует термин «психосоматический» в научной литературе.
- 1859 год: Публикация «Происхождения видов» Чарльза Дарвина дает толчок к изучению эволюционных аспектов эмоций и их влияния на физиологию.
XX век: Расцвет психосоматической медицины
XX век стал золотым веком для развития психосоматики:
- Начало века: Зигмунд Фрейд и его последователи развивают психоаналитическую теорию, которая оказывает огромное влияние на понимание психосоматических расстройств.
- 1930-е годы: Франц Александер, один из пионеров психосоматической медицины, публикует работы о специфических психосоматических заболеваниях.
- 1939 год: Основание журнала «Психосоматическая медицина», который становится ключевой платформой для исследований в этой области.
- 1950-е годы: Развитие теории стресса Ганса Селье, которая объясняет физиологические механизмы влияния стресса на организм.
- 1970-е годы: Герберт Бенсон исследует «релаксационный ответ» организма, что приводит к развитию техник релаксации и медитации в лечении психосоматических расстройств.
Конец XX — начало XXI века: Интеграция и новые горизонты
Современный этап развития психосоматической медицины характеризуется интеграцией различных подходов и использованием новейших технологий:
- Развитие нейровизуализации позволяет наглядно увидеть связь между психическими процессами и физиологическими изменениями в организме.
- Исследования в области психонейроиммунологии раскрывают механизмы влияния психики на иммунную систему.
- Интеграция психосоматического подхода в различные области медицины, от кардиологии до онкологии.
История психосоматической медицины – это история постепенного осознания целостности человеческого существа, неразрывной связи между психикой и телом. Она учит нас, что для понимания здоровья и болезни необходим комплексный, интегративный подход, учитывающий все аспекты человеческого бытия.
Для начинающих психологов изучение истории психосоматики – это не просто погружение в прошлое, но и ключ к пониманию современных концепций и методов работы. Зная истоки и этапы развития этой науки, мы можем лучше понять ее настоящее и предвидеть будущие направления развития.
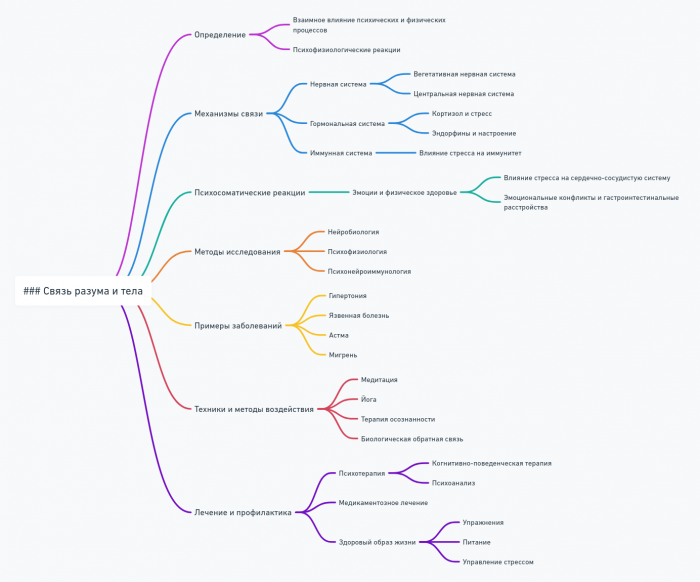
Связь разума и тела
Концепция связи разума и тела лежит в самом сердце психосоматики. Это не просто теоретическая идея, а реальный, научно доказанный феномен, который имеет глубокие последствия для нашего понимания здоровья и болезни. Давайте погрузимся в эту захватывающую тему и рассмотрим, как наши мысли и эмоции влияют на физическое состояние, и наоборот.
Нейробиологический аспект
Современные исследования в области нейробиологии предоставляют убедительные доказательства тесной связи между мозгом и телом:
- Нейротрансмиттеры: Химические вещества, такие как серотонин, дофамин и норадреналин, играют ключевую роль не только в регуляции настроения, но и в функционировании различных систем организма.
- Гипоталамо-гипофизарно-надпочечниковая ось: Эта система является ключевым звеном в реакции организма на стресс, влияя на иммунитет, метаболизм и даже процессы старения.
- Нейропластичность: Способность мозга изменяться под влиянием опыта означает, что наши мысли и действия могут буквально «перепрограммировать» наш мозг, влияя на физическое здоровье.
«Тело слышит все, что говорит разум.» — Наоми Джадд
Психологические механизмы
Психологические процессы играют ключевую роль в связи разума и тела:
- Когнитивная оценка: То, как мы интерпретируем события, может влиять на физиологическую реакцию организма. Например, восприятие ситуации как угрожающей может вызвать выброс стрессовых гормонов.
- Эмоциональная регуляция: Способность управлять своими эмоциями может иметь прямое влияние на физическое здоровье, снижая риск развития психосоматических расстройств.
- Поведенческие паттерны: Наши привычки и поведение, формируемые психологическими факторами, напрямую влияют на здоровье.
Физиологические проявления
Связь разума и тела проявляется в различных физиологических реакциях:
- Изменения сердечного ритма и артериального давления в ответ на эмоциональные стимулы.
- Влияние стресса на иммунную систему, что может приводить к повышенной восприимчивости к инфекциям.
- Психогенная боль, когда эмоциональные факторы вызывают или усиливают физическую боль.
- Изменения в работе желудочно-кишечного тракта под влиянием стресса и эмоций.
Практические импликации
Понимание связи разума и тела открывает новые возможности для терапии и профилактики заболеваний:
- Интегративный подход к лечению, учитывающий как физические, так и психологические аспекты здоровья.
- Использование психологических техник (медитации, релаксации) для улучшения физического состояния.
- Развитие навыков эмоциональной регуляции как способа профилактики психосоматических расстройств.
- Применение плацебо-эффекта в терапевтических целях, основываясь на силе убеждений и ожиданий пациента.
Для начинающих психологов понимание связи разума и тела является ключевым моментом в развитии профессионального мышления. Это понимание позволяет видеть человека как целостную систему, где психические и физические процессы неразрывно связаны и взаимно влияют друг на друга.
Изучение этой связи открывает захватывающие перспективы для исследований и практической работы. Оно позволяет разрабатывать новые, более эффективные методы терапии, которые учитывают всю сложность человеческого организма и психики.
В конечном счете, осознание глубокой связи между разумом и телом может привести к революции в нашем понимании здоровья и болезни, открывая путь к более целостному и гуманистическому подходу в медицине и психологии.
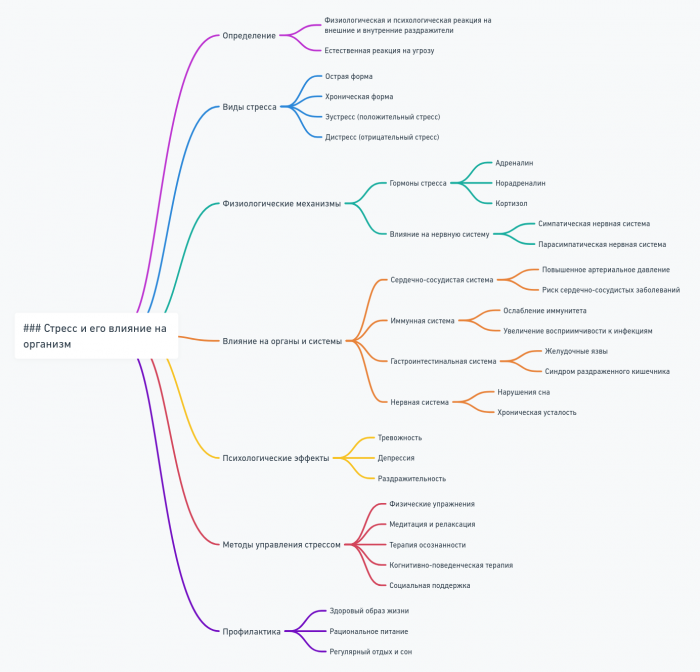
Стресс и его влияние на организм
Стресс – это универсальная реакция организма на любые требования, предъявляемые к нему. В контексте психосоматики, понимание механизмов стресса и его влияния на организм играет ключевую роль в объяснении многих заболеваний и расстройств.
Физиология стресса
Стрессовая реакция – это сложный каскад физиологических изменений, затрагивающий практически все системы организма:
- Активация симпатической нервной системы: Вызывает учащение сердцебиения, повышение артериального давления, расширение бронхов.
- Выброс гормонов стресса: Адреналин, норадреналин и кортизол мобилизуют энергетические ресурсы организма.
- Изменения в работе иммунной системы: Кратковременный стресс может усиливать иммунитет, в то время как хронический стресс его подавляет.
- Влияние на пищеварительную систему: Может вызывать изменения моторики кишечника, секреции пищеварительных соков.
«Стресс – это не то, что с вами происходит, а то, как вы это воспринимаете.» — Ганс Селье
Психологические аспекты стресса
Стресс имеет глубокие психологические корни и последствия:
- Когнитивная оценка: То, как человек интерпретирует ситуацию, во многом определяет интенсивность стрессовой реакции.
- Эмоциональные реакции: Стресс может вызывать широкий спектр эмоций, от тревоги и страха до гнева и фрустрации.
- Поведенческие изменения: Стресс может приводить к изменениям в питании, сне, физической активности и социальном взаимодействии.
Влияние стресса на здоровье
Хронический стресс может быть фактором риска для многих заболеваний:
- Сердечно-сосудистые заболевания: Повышенный риск гипертонии, инфаркта миокарда, инсульта.
- Желудочно-кишечные расстройства: Язвенная болезнь, синдром раздраженного кишечника, гастроэзофагеальная рефлюксная болезнь.
- Нарушения иммунитета: Повышенная восприимчивость к инфекциям, обострение аутоиммунных заболеваний.
- Психические расстройства: Депрессия, тревожные расстройства, нарушения сна.
- Кожные заболевания: Обострение псориаза, экземы, акне.
- Эндокринные нарушения: Проблемы с щитовидной железой, нарушения менструального цикла.
Управление стрессом
В контексте психосоматики, управление стрессом является ключевым элементом профилактики и лечения многих заболеваний:
- Техники релаксации: Прогрессивная мышечная релаксация, аутогенная тренировка, дыхательные упражнения.
- Когнитивно-поведенческая терапия: Помогает изменить паттерны мышления и поведения, связанные со стрессом.
- Mindfulness (осознанность): Практики медитации и осознанности помогают снизить реактивность на стрессовые стимулы.
- Физическая активность: Регулярные упражнения помогают снизить уровень стресса и улучшить общее состояние здоровья.
- Социальная поддержка: Крепкие социальные связи являются мощным буфером против стресса.
Для начинающих психологов понимание механизмов стресса и его влияния на организм является фундаментальным навыком. Это знание позволяет не только эффективно работать с клиентами, страдающими от психосоматических расстройств, но и разрабатывать программы профилактики и управления стрессом.
Изучение стресса в контексте психосоматики открывает широкие возможности для междисциплинарных исследований и практической работы на стыке психологии и медицины. Оно подчеркивает необходимость целостного подхода к здоровью, где психическое и физическое благополучие рассматриваются как неразрывно связанные аспекты человеческого существования.
В конечном счете, глубокое понимание стресса и его роли в психосоматических процессах может привести к разработке новых, более эффективных стратегий лечения и профилактики широкого спектра заболеваний, улучшая качество жизни миллионов людей во всем мире.
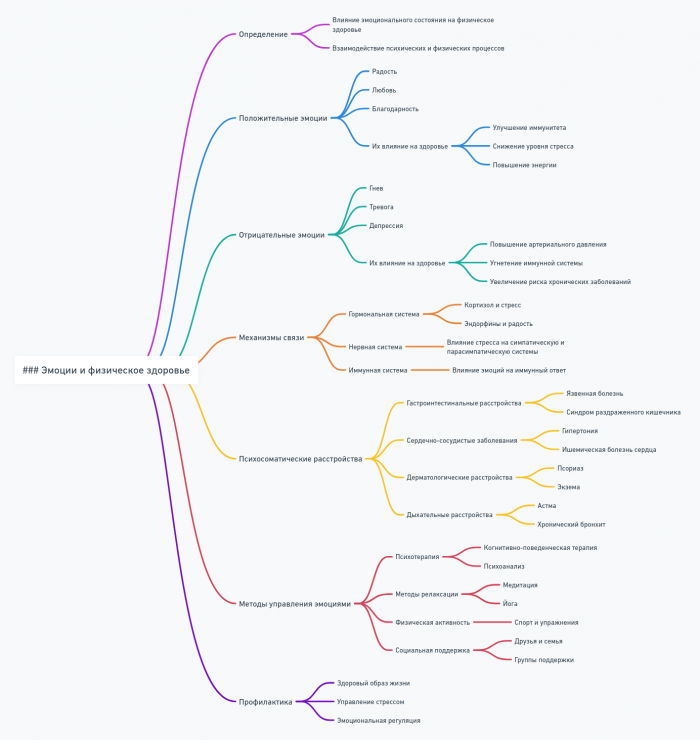
Эмоции и физическое здоровье
Эмоции играют центральную роль в психосоматических процессах, оказывая глубокое влияние на физическое здоровье человека. Понимание этой связи открывает новые горизонты в лечении и профилактике многих заболеваний.
Нейробиология эмоций
Современные исследования в области нейробиологии раскрывают сложные механизмы, связывающие эмоциональные переживания с физиологическими процессами:
- Лимбическая система: Ключевая роль в формировании и регуляции эмоций, влияние на вегетативную нервную систему.
- Нейромедиаторы: Серотонин, дофамин, норадреналин участвуют как в регуляции настроения, так и в различных физиологических процессах.
- Нейропептиды: Молекулы, которые служат «информационными посредниками» между мозгом и телом, связывая эмоциональные состояния с физическими реакциями.
«Эмоции – это мост между разумом и телом.» — Кэндес Перт
Влияние конкретных эмоций на здоровье
Разные эмоции могут оказывать специфическое влияние на различные системы организма:
- Гнев: Повышение риска сердечно-сосудистых заболеваний, гипертонии.
- Тревога: Связь с желудочно-кишечными расстройствами, астмой, кожными заболеваниями.
- Депрессия: Ослабление иммунной системы, повышение риска хронических заболеваний.
- Радость и позитивные эмоции: Улучшение иммунной функции, снижение риска сердечно-сосудистых заболеваний.
Эмоциональная регуляция и здоровье
Способность управлять своими эмоциями играет ключевую роль в поддержании физического здоровья:
- Эмоциональный интеллект: Люди с высоким эмоциональным интеллектом лучше справляются со стрессом и имеют меньше психосоматических симптомов.
- Подавление эмоций: Хроническое подавление эмоций может приводить к различным физическим проблемам, включая сердечно-сосудистые заболевания и нарушения иммунитета.
- Экспрессия эмоций: Здоровое выражение эмоций связано с лучшим физическим здоровьем и более быстрым выздоровлением от болезней.
Практические подходы к работе с эмоциями
В контексте психосоматики, работа с эмоциями становится важным аспектом лечения и профилактики заболеваний:
- Эмоционально-фокусированная терапия: Помогает клиентам осознавать, выражать и трансформировать свои эмоции, что может привести к улучшению физического здоровья.
- Техники осознанности: Развитие навыков наблюдения за своими эмоциями без осуждения может снизить их негативное влияние на организм.
- Арт-терапия: Творческое выражение эмоций может быть эффективным способом их регуляции и снижения психосоматических симптомов.
- Телесно-ориентированная терапия: Работа с телом может помочь освободить подавленные эмоции и снизить физический дискомфорт.
Эмоции и иммунная система
Особое внимание в психосоматике уделяется связи между эмоциями и иммунной системой:
- Психонейроиммунология: Изучает взаимодействие между психологическими процессами, нервной и иммунной системами.
- Влияние стресса: Хронический стресс и негативные эмоции могут подавлять иммунную функцию, увеличивая восприимчивость к инфекциям и замедляя заживление ран.
- Позитивные эмоции: Состояния радости, благодарности и удовлетворения связаны с усилением иммунной функции.
«Наши эмоции – это не просто абстрактные переживания; они буквально программируют нашу биологию.» — Дипак Чопра
Эмоциональные факторы в конкретных заболеваниях
Исследования показывают, что эмоциональные факторы играют значительную роль в развитии и течении многих заболеваний:
- Сердечно-сосудистые заболевания: Гнев, враждебность и депрессия связаны с повышенным риском развития ишемической болезни сердца.
- Онкологические заболевания: Хотя эмоции не вызывают рак напрямую, они могут влиять на прогрессирование заболевания и качество жизни пациентов.
- Аутоиммунные заболевания: Стресс и эмоциональные травмы могут быть триггерами обострений при таких заболеваниях, как ревматоидный артрит или системная красная волчанка.
- Кожные заболевания: Псориаз, экзема и крапивница часто обостряются в периоды эмоционального стресса.
Эмоциональная компетентность как фактор здоровья
Развитие эмоциональной компетентности может стать ключевым фактором в поддержании здоровья:
- Осознание эмоций: Умение распознавать и называть свои эмоции.
- Принятие эмоций: Способность принимать все свои эмоции без осуждения.
- Управление эмоциями: Навыки регуляции интенсивности и продолжительности эмоциональных состояний.
- Эмпатия: Способность понимать и разделять эмоции других людей, что способствует формированию поддерживающих социальных связей.
Для начинающих психологов понимание связи между эмоциями и физическим здоровьем открывает широкие перспективы в работе с клиентами. Это знание позволяет разрабатывать комплексные подходы к лечению, объединяющие психологические и физические аспекты здоровья.
Изучение эмоциональных факторов в психосоматике подчеркивает важность холистического подхода к здоровью человека. Оно показывает, что эффективная забота о здоровье должна включать не только физические аспекты, но и эмоциональное благополучие.
В конечном счете, глубокое понимание роли эмоций в физическом здоровье может привести к революционным изменениям в медицине и психологии, открывая путь к более персонализированным и эффективным методам лечения и профилактики заболеваний.
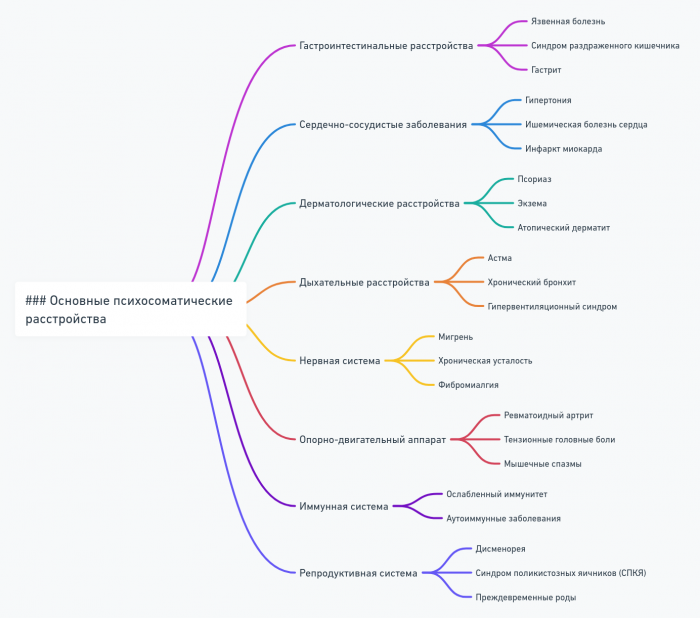
Основные психосоматические расстройства
Психосоматические расстройства представляют собой широкий спектр заболеваний, в которых психологические факторы играют значительную роль в возникновении, развитии и течении физических симптомов. Понимание этих расстройств является ключевым для эффективной работы в области психосоматики.
Классификация психосоматических расстройств
Существует несколько подходов к классификации психосоматических расстройств:
- По системам организма: Сердечно-сосудистые, желудочно-кишечные, дыхательные, кожные и др.
- По механизму возникновения: Конверсионные расстройства, функциональные синдромы, психофизиологические расстройства.
- По степени влияния психологических факторов: От полностью психогенных до заболеваний с частичным психосоматическим компонентом.
Основные психосоматические расстройства
Рассмотрим некоторые из наиболее распространенных психосоматических расстройств:
- Синдром раздраженного кишечника (СРК):
- Характеризуется болями в животе, изменениями стула, вздутием.
- Тесно связан со стрессом и эмоциональным состоянием.
- Лечение часто включает комбинацию диетических изменений и психотерапии.
- Фибромиалгия:
- Проявляется хронической болью во всем теле, усталостью, нарушениями сна.
- Часто связана с депрессией и тревожными расстройствами.
- Требует комплексного подхода, включая физическую терапию и психологическую поддержку.
- Хроническая усталость:
- Характеризуется длительной, необъяснимой усталостью, не проходящей после отдыха.
- Может быть связана с стрессом, депрессией, нарушениями иммунной системы.
- Лечение часто включает когнитивно-поведенческую терапию и постепенное увеличение физической активности.
- Психогенная боль:
- Боль, не имеющая явной физической причины или несоразмерная с физическим повреждением.
- Может быть связана с депрессией, тревогой, посттравматическим стрессовым расстройством.
- Лечение часто включает психотерапию, техники релаксации и, в некоторых случаях, антидепрессанты.
- Психосоматические кожные расстройства:
- Включают псориаз, экзему, крапивницу, когда их обострения связаны со стрессом.
- Эмоциональные факторы могут влиять на течение заболевания и эффективность лечения.
- Комплексное лечение включает дерматологическую терапию и психологическую поддержку.
«В каждой болезни есть психосоматический компонент, через понимание которого лежит путь к исцелению.» — Франц Александер
Диагностические критерии
Диагностика психосоматических расстройств может быть сложной задачей и обычно требует междисциплинарного подхода:
- Исключение органических причин: Необходимо тщательное медицинское обследование для исключения чисто физических причин симптомов.
- Оценка психологического состояния: Выявление стрессоров, эмоциональных проблем, особенностей личности.
- Анализ взаимосвязи: Определение связи между психологическими факторами и физическими симптомами.
- Хронология: Изучение временной связи между стрессовыми событиями и появлением или обострением симптомов.
Подходы к лечению
Лечение психосоматических расстройств требует комплексного подхода:
- Психотерапия: Когнитивно-поведенческая терапия, психодинамическая терапия, техники релаксации и майндфулнес.
- Медикаментозное лечение: Может включать антидепрессанты, анксиолитики, в зависимости от симптомов и сопутствующих психических расстройств.
- Физическая терапия: Особенно важна при расстройствах, связанных с болью и нарушениями двигательных функций.
- Обучение пациента: Информирование о природе расстройства, обучение техникам самопомощи.
- Междисциплинарный подход: Сотрудничество между психологами, врачами различных специальностей для комплексного лечения.
Для начинающих психологов понимание основных психосоматических расстройств является критически важным. Оно позволяет более эффективно выявлять психологические факторы в физических симптомах и разрабатывать комплексные стратегии лечения.
Изучение психосоматических расстройств подчеркивает необходимость холистического подхода к здоровью человека, где психическое и физическое благополучие рассматриваются как неразрывно связанные аспекты. Это открывает новые перспективы для исследований и практической работы на стыке психологии и медицины.
В конечном итоге, глубокое понимание психосоматических расстройств может привести к разработке более эффективных методов диагностики и лечения, улучшая качество жизни миллионов людей, страдающих от этих сложных и часто непонятых состояний.
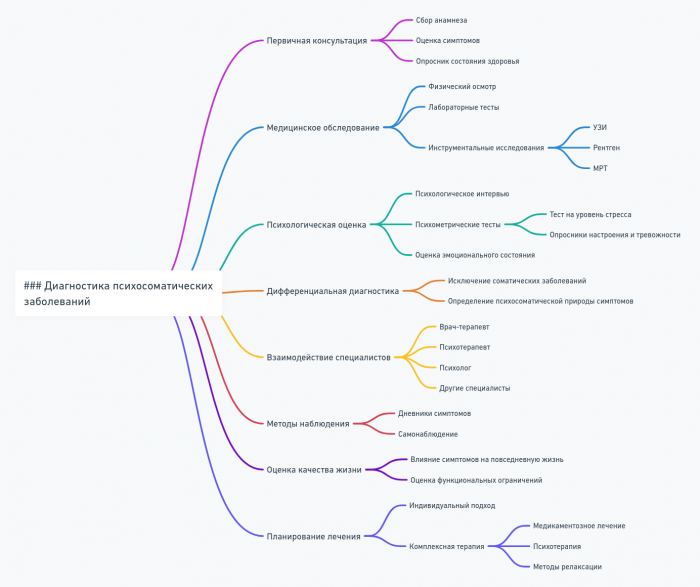
Диагностика психосоматических заболеваний
Диагностика психосоматических заболеваний представляет собой сложный и многогранный процесс, требующий междисциплинарного подхода и глубокого понимания взаимосвязи между психологическими факторами и физическими симптомами. Этот процесс играет ключевую роль в определении эффективной стратегии лечения и улучшении качества жизни пациентов.
Основные принципы диагностики
При диагностике психосоматических заболеваний важно руководствоваться следующими принципами:
- Холистический подход: Рассмотрение человека как единого целого, учитывая физические, психологические и социальные аспекты.
- Междисциплинарность: Сотрудничество между специалистами различных областей медицины и психологии.
- Исключение органических причин: Тщательное медицинское обследование для исключения чисто физических причин симптомов.
- Биопсихосоциальная модель: Учет биологических, психологических и социальных факторов в развитии заболевания.
Этапы диагностического процесса
Диагностика психосоматических заболеваний обычно включает следующие этапы:
- Сбор анамнеза:
- Подробное изучение истории болезни и жизни пациента.
- Выявление стрессовых событий, предшествующих появлению симптомов.
- Анализ семейной истории и социальных факторов.
- Физическое обследование:
- Проведение общего медицинского осмотра.
- Выполнение необходимых лабораторных и инструментальных исследований.
- Психологическая оценка:
- Проведение структурированных интервью.
- Использование психометрических тестов и опросников.
- Оценка личностных особенностей, уровня стресса, тревоги и депрессии.
- Анализ взаимосвязей:
- Определение связи между психологическими факторами и физическими симптомами.
- Изучение временной последовательности событий и симптомов.
- Дифференциальная диагностика:
- Исключение органических заболеваний со сходными симптомами.
- Разграничение психосоматических расстройств от других психических расстройств.
Диагностические инструменты
В диагностике психосоматических заболеваний используется широкий спектр инструментов:
- Структурированные клинические интервью: Например, SCID (Structured Clinical Interview for DSM).
- Психометрические тесты:
- Шкала депрессии Бека (BDI)
- Шкала тревоги Спилбергера-Ханина (STAI)
- Опросник выраженности психопатологической симптоматики (SCL-90-R)
- Специфические опросники для психосоматических расстройств:
- Опросник качества жизни при СРК (IBS-QOL)
- Фибромиалгический опросник воздействия (FIQ)
- Проективные методики: Тест Роршаха, ТАТ (Тематический апперцептивный тест).
- Физиологические измерения: Мониторинг сердечного ритма, кожно-гальванической реакции.
«Диагностика психосоматического расстройства – это искусство соединения точек между телом и душой.» — Габор Мате
Особенности диагностики у различных групп пациентов
Диагностический процесс может различаться в зависимости от возраста и других характеристик пациента:
- Дети и подростки:
- Использование игровых методик и проективных техник.
- Важность сбора информации от родителей и учителей.
- Пожилые пациенты:
- Учет возрастных изменений и сопутствующих заболеваний.
- Особое внимание к когнитивному статусу.
- Пациенты с культурными особенностями:
- Учет культурных норм и верований в интерпретации симптомов.
- Использование культурно-адаптированных диагностических инструментов.
Вызовы и ограничения в диагностике
Диагностика психосоматических заболеваний сопряжена с рядом трудностей:
- Стигматизация: Пациенты могут неохотно признавать психологические аспекты своих симптомов.
- Сложность дифференциации: Трудности в разграничении психосоматических и органических заболеваний.
- Коморбидность: Частое сочетание психосоматических расстройств с другими психическими и физическими заболеваниями.
- Субъективность симптомов: Сложность объективной оценки многих психосоматических симптомов.
Современные тенденции в диагностике
Развитие технологий и научных знаний открывает новые перспективы в диагностике психосоматических заболеваний:
- Нейровизуализация: Использование функциональной МРТ для изучения мозговых процессов, связанных с психосоматическими симптомами.
- Биомаркеры: Поиск биологических маркеров, специфичных для психосоматических расстройств.
- Машинное обучение: Применение алгоритмов искусственного интеллекта для анализа больших объемов данных и выявления паттернов.
- Телемедицина: Использование дистанционных технологий для мониторинга симптомов и проведения диагностических интервью.
Для начинающих психологов понимание процесса диагностики психосоматических заболеваний является критически важным навыком. Оно требует не только глубоких знаний в области психологии и медицины, но и развития клинической интуиции, эмпатии и способности к комплексному анализу.
Овладение методами диагностики психосоматических расстройств открывает широкие возможности для эффективной помощи пациентам, страдающим от этих сложных и часто непонятых состояний. Это также способствует развитию междисциплинарного сотрудничества и интеграции психологических знаний в общую медицинскую практику.
В конечном итоге, совершенствование диагностических подходов в психосоматике может привести к более раннему выявлению проблем, более точному определению стратегий лечения и, как следствие, к улучшению качества жизни многих людей, страдающих от психосоматических расстройств.
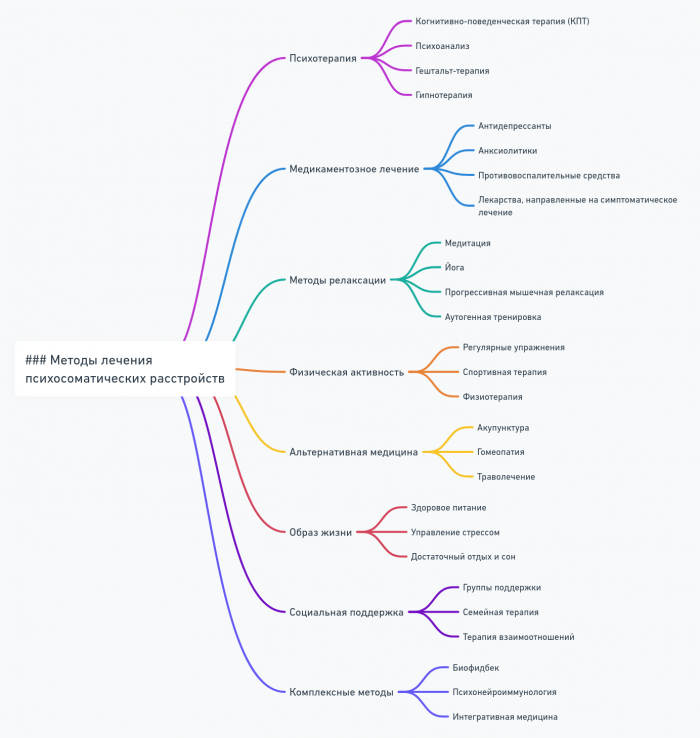
Методы лечения психосоматических расстройств
Лечение психосоматических расстройств представляет собой комплексный и индивидуализированный процесс, направленный на устранение как физических симптомов, так и лежащих в их основе психологических факторов. Эффективное лечение требует междисциплинарного подхода и интеграции различных терапевтических методов.
Основные принципы лечения
При разработке стратегии лечения психосоматических расстройств важно руководствоваться следующими принципами:
- Холистический подход: Учет физических, психологических и социальных аспектов здоровья пациента.
- Индивидуализация: Адаптация лечения к уникальным потребностям и особенностям каждого пациента.
- Междисциплинарность: Сотрудничество между специалистами различных областей медицины и психологии.
- Активное участие пациента: Вовлечение пациента в процесс лечения и принятия решений.
- Долгосрочная перспектива: Ориентация на долгосрочные изменения и профилактику рецидивов.
Психотерапевтические методы
Психотерапия является краеугольным камнем в лечении психосоматических расстройств. Основные подходы включают:
- Когнитивно-поведенческая терапия (КПТ):
- Направлена на изменение дисфункциональных мыслей и поведенческих паттернов.
- Эффективна при лечении различных психосоматических расстройств, включая СРК, хроническую боль, фибромиалгию.
- Включает техники релаксации, управления стрессом, когнитивного переструктурирования.
- Психодинамическая терапия:
- Фокусируется на исследовании бессознательных конфликтов и их связи с физическими симптомами.
- Может быть особенно полезна при работе с глубинными эмоциональными проблемами.
- Биофидбэк:
- Обучает пациентов контролировать некоторые физиологические процессы (например, мышечное напряжение, сердечный ритм).
- Эффективен при лечении головных болей напряжения, гипертонии, некоторых желудочно-кишечных расстройств.
- Майндфулнес-ориентированная терапия:
- Развивает навыки осознанности и принятия текущего опыта.
- Показала эффективность в снижении стресса и улучшении качества жизни при различных психосоматических состояниях.
- Семейная терапия:
- Рассматривает симптомы в контексте семейных отношений и динамики.
- Может быть особенно полезна при работе с детьми и подростками с психосоматическими расстройствами.
«Исцеление начинается там, где ум встречается с телом, а душа находит свой путь.» — Б.К.С. Айенгар
Медикаментозное лечение
Хотя психотерапия является основным методом лечения, в некоторых случаях может быть показано медикаментозное лечение:
- Антидепрессанты: Могут быть эффективны при лечении депрессии, тревожных расстройств, а также некоторых видов хронической боли.
- Анксиолитики: Используются для краткосрочного снижения тревоги, но требуют осторожности из-за риска зависимости.
- Нейролептики: В малых дозах могут применяться при некоторых соматоформных расстройствах.
- Специфические препараты: Например, прокинетики при СРК, миорелаксанты при фибромиалгии.
Телесно-ориентированные методы
Работа с телом играет важную роль в лечении психосоматических расстройств:
- Прогрессивная мышечная релаксация: Помогает снизить мышечное напряжение и связанный с ним стресс.
- Йога и цигун: Интегрируют работу с телом, дыханием и сознанием.
- Техника Александера: Направлена на улучшение осанки и снижение мышечного напряжения.
- Танцевально-двигательная терапия: Использует движение как способ выражения эмоций и работы с психологическими проблемами.
Альтернативные и комплементарные методы
В дополнение к традиционным методам лечения, некоторые пациенты могут получить пользу от альтернативных и комплементарных подходов:
- Акупунктура: Может быть эффективна при лечении хронической боли и некоторых функциональных расстройств.
- Ароматерапия: Использование эфирных масел для снижения стресса и улучшения эмоционального состояния.
- Гипноз: Может помочь в управлении болью и снижении тревоги.
- Травяная медицина: Некоторые растительные препараты могут быть полезны при определенных психосоматических симптомах.
Важно отметить, что использование этих методов должно обсуждаться с лечащим врачом для обеспечения безопасности и эффективности лечения.
Социальная поддержка и образование
Важным компонентом лечения является социальная поддержка и образование пациента:
- Группы поддержки: Общение с людьми, имеющими схожий опыт, может быть очень полезным.
- Психообразование: Информирование пациента о природе его расстройства и методах самопомощи.
- Семейное консультирование: Вовлечение семьи в процесс лечения может улучшить его эффективность.
- Тренинги по управлению стрессом: Обучение техникам релаксации и копинг-стратегиям.
Интегративный подход к лечению
Наиболее эффективным является интегративный подход, сочетающий различные методы лечения:
- Мультидисциплинарные команды: Сотрудничество психологов, врачей, физиотерапевтов и других специалистов.
- Индивидуальный план лечения: Разработка уникальной стратегии для каждого пациента, учитывающей все аспекты его состояния.
- Сочетание методов: Комбинирование психотерапии, медикаментозного лечения и других подходов для достижения наилучшего результата.
- Регулярная оценка эффективности: Постоянный мониторинг состояния пациента и корректировка плана лечения при необходимости.
«Лечение психосоматических расстройств – это не просто устранение симптомов, а путь к целостному здоровью и гармонии.» — Габор Мате
Особенности лечения у различных групп пациентов
Подход к лечению может различаться в зависимости от возраста и других характеристик пациента:
- Дети и подростки:
- Использование игровой и арт-терапии.
- Активное вовлечение родителей в процесс лечения.
- Адаптация методов к уровню развития ребенка.
- Пожилые пациенты:
- Учет возрастных изменений и сопутствующих заболеваний.
- Особое внимание к безопасности медикаментозного лечения.
- Адаптация физических упражнений к возможностям пациента.
- Пациенты с культурными особенностями:
- Учет культурных норм и верований в выборе методов лечения.
- Использование культурно-специфических техник и метафор в психотерапии.
Профилактика и поддерживающая терапия
Важным аспектом лечения психосоматических расстройств является профилактика рецидивов и поддерживающая терапия:
- Регулярные check-up сессии: Периодические встречи с терапевтом для мониторинга состояния.
- Обучение техникам самопомощи: Развитие навыков самостоятельного управления симптомами.
- Поддержание здорового образа жизни: Регулярные физические упражнения, правильное питание, достаточный сон.
- Продолжение практики релаксации и медитации: Интеграция этих техник в повседневную жизнь.
Инновационные методы лечения
Развитие технологий открывает новые возможности в лечении психосоматических расстройств:
- Виртуальная реальность: Использование VR для экспозиционной терапии и обучения релаксации.
- Мобильные приложения: Программы для мониторинга симптомов и поддержки терапевтических интервенций.
- Нейрофидбэк: Обучение саморегуляции на основе визуализации активности мозга.
- Телемедицина: Проведение терапевтических сессий и мониторинга состояния пациента дистанционно.
Для начинающих психологов понимание разнообразия методов лечения психосоматических расстройств открывает широкие возможности для профессионального развития и эффективной помощи пациентам. Важно не только освоить различные терапевтические техники, но и научиться интегрировать их в целостный подход к лечению, учитывающий уникальные потребности каждого пациента.
Овладение методами лечения психосоматических расстройств требует непрерывного обучения, практики и развития клинической интуиции. Это сложная, но крайне важная область психологии и медицины, которая может принести огромную пользу многим людям, страдающим от этих непростых состояний.
В конечном итоге, эффективное лечение психосоматических расстройств не только облегчает физические симптомы, но и способствует глубоким позитивным изменениям в жизни пациента, помогая ему достичь более высокого уровня психологического благополучия и качества жизни в целом.
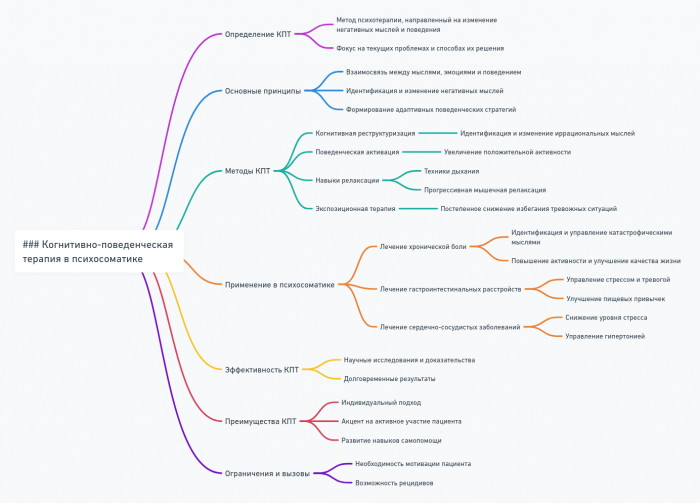
Когнитивно-поведенческая терапия в психосоматике
Когнитивно-поведенческая терапия (КПТ) является одним из наиболее эффективных и широко используемых методов в лечении психосоматических расстройств. Этот подход основан на идее о том, что наши мысли, эмоции и поведение тесно взаимосвязаны, и изменение одного из этих компонентов может привести к изменениям в других.
Основные принципы КПТ в контексте психосоматики
При работе с психосоматическими расстройствами, КПТ опирается на следующие ключевые принципы:
- Взаимосвязь мыслей, эмоций и физических симптомов: КПТ помогает пациентам понять, как их мысли и убеждения влияют на эмоциональное состояние и физические ощущения.
- Идентификация и изменение дисфункциональных мыслей: Выявление и корректировка негативных или искаженных мыслей, связанных с симптомами.
- Развитие навыков совладания: Обучение пациентов эффективным стратегиям управления стрессом и симптомами.
- Поведенческие эксперименты: Проверка и изменение убеждений через конкретные действия и опыт.
- Фокус на настоящем: Работа преимущественно с текущими проблемами и симптомами, а не с прошлым опытом.
Техники КПТ в лечении психосоматических расстройств
КПТ использует ряд специфических техник, адаптированных для работы с психосоматическими проблемами:
- Когнитивное переструктурирование:
- Идентификация автоматических негативных мыслей, связанных с симптомами.
- Анализ и оспаривание иррациональных убеждений.
- Формирование более адаптивных и реалистичных мыслей.
- Техники релаксации:
- Прогрессивная мышечная релаксация для снижения физического напряжения.
- Диафрагмальное дыхание для управления тревогой и стрессом.
- Визуализация для создания состояния спокойствия и комфорта.
- Экспозиционная терапия:
- Постепенное столкновение с ситуациями или ощущениями, вызывающими страх или дискомфорт.
- Десенсибилизация к физическим симптомам.
- Поведенческая активация:
- Планирование и выполнение приятных и значимых активностей.
- Постепенное увеличение уровня физической активности.
- Техники осознанности (Mindfulness):
- Развитие навыков наблюдения за своими мыслями и ощущениями без осуждения.
- Практика «здесь и сейчас» для снижения руминации и тревоги о будущем.
«Изменяя то, как мы думаем и действуем, мы можем изменить то, как мы чувствуем – как эмоционально, так и физически.» — Деннис Гринбергер
Применение КПТ при конкретных психосоматических расстройствах
КПТ показала свою эффективность при лечении различных психосоматических состояний:
- Синдром раздраженного кишечника (СРК):
- Работа с катастрофизацией симптомов.
- Обучение техникам управления стрессом.
- Модификация пищевого поведения.
- Хроническая боль:
- Изменение убеждений о боли и ее последствиях.
- Постепенное увеличение физической активности.
- Обучение техникам отвлечения и релаксации.
- Фибромиалгия:
- Работа с «катастрофическим» мышлением.
- Улучшение качества сна.
- Планирование активности и отдыха.
- Соматоформные расстройства:
- Снижение гипербдительности к телесным ощущениям.
- Работа с убеждениями о здоровье и болезни.
- Обучение адаптивным стратегиям совладания.
Преимущества КПТ в лечении психосоматических расстройств
КПТ имеет ряд преимуществ, которые делают ее особенно эффективной в контексте психосоматической медицины:
- Структурированность и конкретность: Четкая структура терапии помогает пациентам лучше понимать процесс лечения и свою роль в нем.
- Ориентация на цель: Установка конкретных, измеримых целей способствует мотивации и оценке прогресса.
- Краткосрочность: Относительно короткая продолжительность терапии (обычно от 12 до 20 сессий) делает ее доступной и экономически эффективной.
- Обучение навыкам самопомощи: Пациенты приобретают инструменты для самостоятельного управления симптомами в долгосрочной перспективе.
- Эмпирическая обоснованность: Многочисленные исследования подтверждают эффективность КПТ при различных психосоматических расстройствах.
Интеграция КПТ с другими подходами
В контексте психосоматической медицины КПТ часто интегрируется с другими терапевтическими подходами для достижения наилучших результатов:
- КПТ и фармакотерапия:
- Сочетание КПТ с антидепрессантами или анксиолитиками может быть особенно эффективно при некоторых расстройствах.
- КПТ может помочь в управлении побочными эффектами медикаментов и повысить приверженность лечению.
- КПТ и телесно-ориентированные практики:
- Интеграция йоги или тай-чи может усилить эффект работы с телом.
- Техники осознанности из практик медитации дополняют когнитивные стратегии.
- КПТ и биофидбэк:
- Сочетание когнитивных техник с обучением контролю физиологических реакций.
- Усиление осознанности связи между мыслями и телесными реакциями.
Адаптация КПТ для различных групп пациентов
При работе с психосоматическими расстройствами важно адаптировать КПТ к особенностям различных групп пациентов:
- Дети и подростки:
- Использование игровых техник и метафор.
- Включение родителей в процесс терапии.
- Адаптация языка и концепций к уровню развития ребенка.
- Пожилые пациенты:
- Учет возможных когнитивных нарушений.
- Адаптация темпа терапии.
- Фокус на поведенческих техниках и социальной поддержке.
- Пациенты с хроническими заболеваниями:
- Интеграция КПТ с программами управления хроническими заболеваниями.
- Работа с принятием ограничений, связанных с болезнью.
Вызовы и ограничения КПТ в психосоматике
Несмотря на свою эффективность, КПТ может сталкиваться с определенными трудностями в контексте психосоматической медицины:
- Сопротивление пациентов: Некоторые пациенты могут сопротивляться психологическому объяснению их физических симптомов.
- Сложность в работе с хронической болью: Постоянная боль может затруднять применение когнитивных техник.
- Ограничения при тяжелых соматических заболеваниях: КПТ может быть менее эффективна при наличии серьезных органических патологий.
- Культурные барьеры: В некоторых культурах может быть сложно принять психологический подход к физическим симптомам.
«КПТ в психосоматике – это мост между умом и телом, позволяющий пациенту обрести контроль над своим здоровьем.» — Джудит Бек
Будущее КПТ в психосоматической медицине
Развитие КПТ в контексте психосоматики продолжается, открывая новые перспективы:
- Интеграция с цифровыми технологиями: Разработка мобильных приложений и онлайн-платформ для поддержки КПТ.
- Персонализированные подходы: Адаптация КПТ на основе генетических и нейробиологических маркеров.
- Расширение применения в соматической медицине: Интеграция КПТ в стандартные протоколы лечения различных соматических заболеваний.
- Развитие транскультурных подходов: Адаптация КПТ для работы с пациентами из различных культурных контекстов.
Для начинающих психологов, работающих в области психосоматики, овладение техниками КПТ является важным профессиональным навыком. Этот подход предоставляет мощный инструментарий для эффективной помощи пациентам с психосоматическими расстройствами, позволяя работать как с психологическими, так и с физическими аспектами их состояния.
Применение КПТ в психосоматической медицине требует не только технического мастерства, но и глубокого понимания взаимосвязи между психическими процессами и физиологическими реакциями. Это делает работу в данной области особенно интересной и перспективной, открывая широкие возможности для исследований и клинической практики.
В заключение, когнитивно-поведенческая терапия представляет собой эффективный и научно обоснованный метод лечения психосоматических расстройств. Ее гибкость, структурированность и ориентация на конкретные результаты делают ее ценным инструментом в арсенале специалистов, работающих на стыке психологии и медицины.
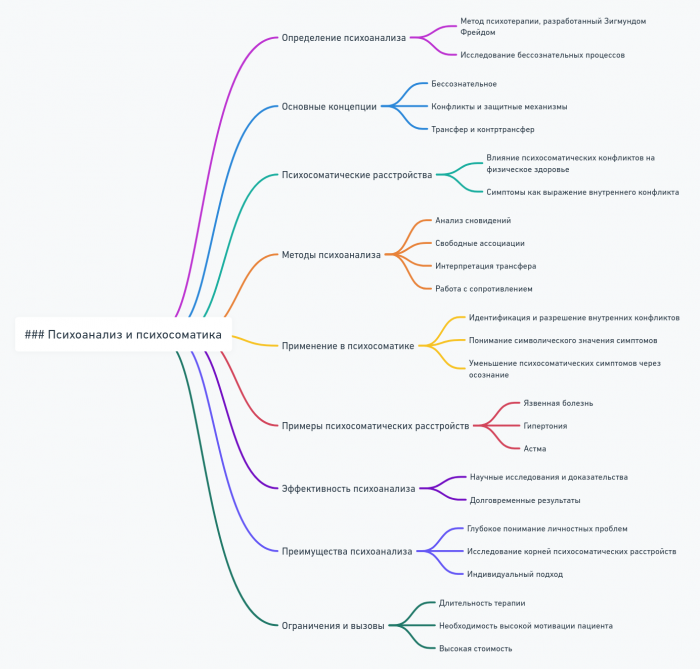
Психоанализ и психосоматика
Психоанализ, основанный Зигмундом Фрейдом, сыграл важную роль в развитии понимания психосоматических расстройств. Хотя современная психосоматическая медицина во многом отошла от классических психоаналитических концепций, влияние психоаналитического мышления продолжает оставаться значимым в этой области.
Исторический контекст
Психоаналитический подход к психосоматическим расстройствам имеет глубокие исторические корни:
- Зигмунд Фрейд: Разработал концепцию конверсионных симптомов, где психический конфликт «конвертируется» в физический симптом.
- Франц Александер: Развил теорию специфичности, связывая определенные эмоциональные конфликты с конкретными соматическими заболеваниями.
- Джордж Энгель: Предложил биопсихосоциальную модель, интегрирующую психоаналитические идеи с биологическими и социальными факторами.
Ключевые психоаналитические концепции в психосоматике
Психоаналитический подход к психосоматическим расстройствам опирается на ряд фундаментальных концепций:
- Бессознательный конфликт:
- Идея о том, что неразрешенные психические конфликты могут проявляться в виде физических симптомов.
- Симптом рассматривается как компромиссное образование между различными психическими силами.
- Алекситимия:
- Концепция, описывающая трудности в распознавании и выражении эмоций.
- Предполагается, что неспособность психически перерабатывать эмоции приводит к их соматизации.
- Символическое значение симптомов:
- Рассмотрение физических симптомов как символического выражения психических конфликтов.
- Анализ «языка органов» для понимания бессознательных процессов.
- Механизмы психологической защиты:
- Роль таких защит, как вытеснение и отрицание, в формировании психосоматических симптомов.
- Соматизация как форма защиты от осознания психологических проблем.
«Тело помнит то, что разум пытается забыть.» — Бессел ван дер Колк
Психоаналитические техники в лечении психосоматических расстройств
Современный психоаналитический подход к психосоматическим расстройствам использует ряд специфических техник:
- Свободные ассоциации: Поощрение пациента к свободному выражению мыслей и чувств, связанных с симптомами.
- Анализ сновидений: Исследование символического содержания снов для понимания бессознательных конфликтов.
- Интерпретация: Предложение пациенту альтернативных пониманий значения его симптомов и поведения.
- Анализ переноса: Исследование эмоциональных реакций пациента на терапевта как отражение ранних отношений.
- Работа с сопротивлением: Анализ и преодоление психологических барьеров, препятствующих осознанию и изменениям.
Современные психоаналитические подходы в психосоматике
Современный психоанализ в контексте психосоматики претерпел значительные изменения:
- Интеграция с нейробиологией: Исследование нейробиологических основ психосоматических процессов.
- Фокус на привязанности: Изучение роли ранних отношений привязанности в формировании уязвимости к психосоматическим расстройствам.
- Межличностный психоанализ: Акцент на роли межличностных отношений в формировании и поддержании симптомов.
- Краткосрочные психодинамические подходы: Адаптация психоаналитических техник для краткосрочной терапии.
Преимущества и ограничения психоаналитического подхода
Психоаналитический подход имеет свои сильные стороны и ограничения в контексте психосоматической медицины:
Преимущества:
- Глубокое исследование психологических факторов, лежащих в основе симптомов.
- Внимание к индивидуальному значению симптомов для каждого пациента.
- Возможность работы с глубинными эмоциональными конфликтами и травмами.
- Развитие эмоциональной осознанности и способности к символизации.
- Долгосрочные изменения в личностной структуре и способах совладания со стрессом.
Ограничения:
- Длительность и высокая стоимость терапии.
- Сложность эмпирической валидации некоторых психоаналитических концепций.
- Возможное пренебрежение биологическими факторами в пользу психологических интерпретаций.
- Не все пациенты готовы к глубокой психологической работе, особенно в острой фазе заболевания.
Применение психоаналитического подхода при конкретных психосоматических расстройствах
Психоаналитические техники могут быть особенно полезны при работе с определенными типами психосоматических расстройств:
- Конверсионные расстройства:
- Исследование символического значения симптомов.
- Анализ вторичной выгоды от симптомов.
- Работа с подавленными эмоциями и конфликтами.
- Психогенная боль:
- Исследование бессознательных конфликтов, связанных с болью.
- Анализ ранних травматических переживаний.
- Работа с алекситимией и трудностями в выражении эмоций.
- Психосоматические кожные заболевания:
- Анализ символического значения кожи как границы между «я» и внешним миром.
- Исследование ранних отношений и травм привязанности.
- Работа с подавленной агрессией и трудностями в сепарации.
- Расстройства пищевого поведения:
- Анализ бессознательных конфликтов, связанных с контролем и зависимостью.
- Исследование нарушений образа тела и самооценки.
- Работа с ранними объектными отношениями и травмами.
«Психоаналитический подход в психосоматике – это искусство слушать не только слова, но и язык тела.» — Джойс МакДугалл
Интеграция психоаналитического подхода с другими методами
Современная тенденция заключается в интеграции психоаналитических идей с другими терапевтическими подходами:
- Психоанализ и когнитивно-поведенческая терапия: Сочетание глубинного анализа с техниками изменения мыслей и поведения.
- Психодинамическая телесно-ориентированная терапия: Интеграция работы с телом и анализа бессознательных процессов.
- Психоанализ и системная семейная терапия: Рассмотрение симптомов в контексте семейной динамики и межпоколенческих паттернов.
- Психоаналитический подход в групповой терапии: Использование групповой динамики для работы с бессознательными процессами.
Исследования эффективности психоаналитического подхода в психосоматике
Хотя традиционно психоаналитический подход считался сложным для эмпирической валидации, современные исследования предоставляют некоторые доказательства его эффективности:
- Исследования показывают эффективность краткосрочной психодинамической терапии при различных психосоматических расстройствах.
- Долгосрочные исследования демонстрируют устойчивость результатов психоаналитической терапии во времени.
- Нейробиологические исследования подтверждают некоторые психоаналитические концепции, такие как бессознательные процессы и механизмы психологической защиты.
Будущее психоаналитического подхода в психосоматике
Психоаналитический подход продолжает эволюционировать в контексте современной психосоматической медицины:
- Интеграция с нейронауками: Дальнейшее изучение нейробиологических основ психосоматических процессов.
- Развитие краткосрочных методов: Адаптация психоаналитических техник для более кратких и фокусированных интервенций.
- Исследования в области эпигенетики: Изучение влияния ранних психологических травм на экспрессию генов и физиологические процессы.
- Культурная адаптация: Развитие психоаналитических подходов, учитывающих культурные особенности различных популяций.
Для начинающих психологов понимание психоаналитического подхода в контексте психосоматики открывает глубокое понимание взаимосвязи между психическими процессами и физическими симптомами. Хотя этот подход может не быть основным методом лечения для всех пациентов, он предоставляет ценную перспективу и инструменты для работы со сложными случаями.
Изучение психоаналитических концепций в психосоматике может обогатить клиническое мышление психолога, помогая видеть за физическими симптомами глубинные психологические процессы и конфликты. Это особенно важно в случаях, когда стандартные медицинские подходы оказываются неэффективными.
В заключение, психоаналитический подход, несмотря на свои ограничения, продолжает играть важную роль в понимании и лечении психосоматических расстройств. Его интеграция с современными научными знаниями и другими терапевтическими методами открывает новые перспективы в области психосоматической медицины.
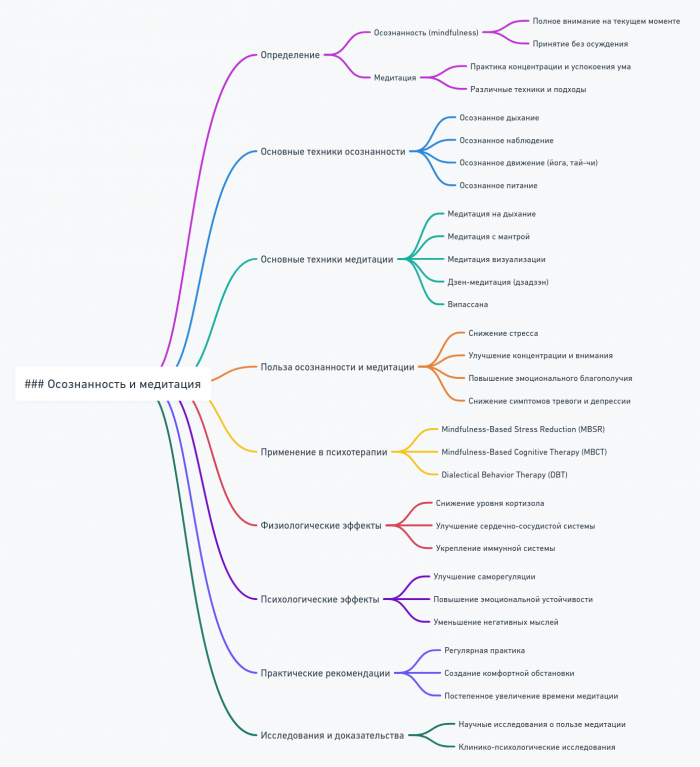
Осознанность и медитация
Практики осознанности и медитации в последние десятилетия приобрели значительную популярность в контексте лечения психосоматических расстройств. Эти техники, уходящие корнями в восточные духовные традиции, были адаптированы для использования в современной медицине и психологии, демонстрируя впечатляющие результаты в улучшении как психического, так и физического здоровья.
Основные концепции осознанности
Осознанность (mindfulness) можно определить как целенаправленное сосредоточение внимания на текущем моменте без осуждения. Ключевые аспекты осознанности включают:
- Настоящий момент: Фокус на «здесь и сейчас» вместо руминации о прошлом или беспокойства о будущем.
- Принятие: Отношение к опыту без попыток изменить его или избежать неприятных аспектов.
- Неосуждение: Наблюдение за своими мыслями, чувствами и ощущениями без их оценки как «хороших» или «плохих».
- Децентрация: Способность наблюдать свои мысли и чувства «со стороны», не отождествляясь с ними полностью.
Виды медитативных практик
Существует множество форм медитации, которые могут быть полезны при работе с психосоматическими расстройствами:
- Медитация сосредоточения (фокусированного внимания):
- Концентрация на одном объекте (дыхание, мантра, визуальный объект).
- Развивает способность удерживать внимание и возвращать его при отвлечении.
- Медитация открытого мониторинга:
- Наблюдение за потоком опыта без фокусирования на чём-то конкретном.
- Развивает общую осознанность и принятие различных аспектов опыта.
- Любящая доброта (метта-медитация):
- Культивирование чувства доброжелательности к себе и другим.
- Может быть особенно полезна при психосоматических расстройствах, связанных с тревогой и депрессией.
- Сканирование тела:
- Последовательное направление внимания на различные части тела.
- Помогает развить осознанность телесных ощущений и снизить напряжение.
«Осознанность – это способ связаться с собой, находясь в настоящем моменте, и успокоить бурю в своем уме.» — Тит Нат Хан
Механизмы действия осознанности и медитации в контексте психосоматики
Исследования показывают, что практики осознанности и медитации могут влиять на различные аспекты функционирования организма:
- Регуляция стресса: Снижение активности симпатической нервной системы и уровня кортизола.
- Улучшение эмоциональной регуляции: Усиление активности префронтальной коры, участвующей в контроле эмоций.
- Изменение восприятия боли: Модуляция активности областей мозга, связанных с обработкой болевых сигналов.
- Улучшение иммунной функции: Повышение активности натуральных киллеров и других показателей иммунитета.
- Нейропластичность: Структурные и функциональные изменения в областях мозга, связанных с вниманием, эмоциональной регуляцией и осознанностью.
Применение осознанности и медитации при психосоматических расстройствах
Практики осознанности и медитации показали эффективность при различных психосоматических состояниях:
- Хроническая боль:
- Снижение интенсивности боли и улучшение функционального состояния.
- Изменение отношения к боли, снижение связанного с ней стресса.
- Синдром раздраженного кишечника (СРК):
- Уменьшение выраженности симптомов и улучшение качества жизни.
- Снижение тревоги и депрессии, часто сопутствующих СРК.
- Фибромиалгия:
- Уменьшение боли и утомляемости.
- Улучшение качества сна и общего функционирования.
- Психосоматические кожные заболевания:
- Снижение стресса и тревоги, часто провоцирующих обострения.
- Улучшение способности управлять зудом и другими неприятными ощущениями.
- Психогенная одышка:
- Улучшение контроля над дыханием.
- Снижение тревоги, связанной с ощущением нехватки воздуха.
Программы на основе осознанности в психосоматике
Существует ряд структурированных программ, интегрирующих практики осознанности в лечение психосоматических расстройств:
- Программа снижения стресса на основе осознанности (MBSR):
- Разработана Джоном Кабат-Зинном для пациентов с хронической болью и стресс-зависимыми расстройствами.
- 8-недельный курс, включающий медитации, йогу и обучение навыкам осознанности.
- Когнитивная терапия на основе осознанности (MBCT):
- Сочетает техники КПТ с практиками осознанности.
- Эффективна при депрессии и тревожных расстройствах, часто сопутствующих психосоматическим проблемам.
- Диалектическая поведенческая терапия (DBT):
- Включает практики осознанности как один из ключевых компонентов.
- Может быть полезна при психосоматических расстройствах, связанных с трудностями эмоциональной регуляции.
«Осознанность не избавляет нас от боли и страданий, но она учит нас танцевать с ними.» — Кабат-Зинн
Интеграция осознанности в психотерапевтическую практику
Для психологов, работающих с психосоматическими расстройствами, важно понимать, как интегрировать практики осознанности в свою работу:
- Обучение базовым техникам:
- Внедрение коротких медитаций в начале или конце сессии.
- Обучение пациентов простым техникам, которые они могут практиковать самостоятельно.
- Развитие осознанности в повседневной жизни:
- Поощрение пациентов к практике осознанности в обычных действиях (еда, ходьба, общение).
- Обсуждение опыта пациентов и трудностей, возникающих при практике.
- Использование осознанности для работы с симптомами:
- Обучение пациентов наблюдать за телесными ощущениями без реагирования на них.
- Применение техник осознанности для управления болью и другими неприятными симптомами.
- Работа с эмоциями:
- Использование осознанности для развития эмоциональной грамотности.
- Практика принятия сложных эмоций без их подавления или избегания.
Вызовы и ограничения в применении осознанности и медитации
Несмотря на многочисленные преимущества, использование практик осознанности может сталкиваться с определенными трудностями:
- Сопротивление пациентов: Некоторые пациенты могут скептически относиться к «нетрадиционным» методам или испытывать трудности с регулярной практикой.
- Риск избегания: Иногда практики осознанности могут использоваться как способ избегания решения конкретных проблем.
- Культурные барьеры: В некоторых культурах медитация может ассоциироваться с определенными религиозными практиками.
- Противопоказания: Некоторые формы медитации могут быть непоказаны при определенных психических расстройствах (например, острых психотических состояниях).
Исследования и будущие направления
Область исследований осознанности и медитации в контексте психосоматики активно развивается:
- Нейровизуализационные исследования: Изучение влияния практик осознанности на структуру и функции мозга.
- Биомаркеры: Исследование влияния медитации на различные биологические показатели (воспаление, окислительный стресс, теломеры).
- Персонализированные подходы: Разработка программ, адаптированных к индивидуальным особенностям пациентов.
- Интеграция с цифровыми технологиями: Создание приложений и онлайн-платформ для поддержки практики осознанности.
Для начинающих психологов, работающих в области психосоматики, освоение практик осознанности и медитации может стать важным профессиональным инструментом. Эти техники не только помогают пациентам, но и способствуют развитию эмпатии, присутствия и эмоциональной устойчивости самого терапевта.
Интеграция осознанности в психотерапевтическую практику требует не только теоретического понимания, но и личного опыта практики. Многие обучающие программы по осознанности для терапевтов подчеркивают важность регулярной личной практики как основы для эффективной работы с пациентами.
В заключение, практики осознанности и медитации представляют собой мощный инструмент в работе с психосоматическими расстройствами. Они предлагают пациентам способ установить новые отношения со своим телом, эмоциями и мыслями, способствуя целостному исцелению и улучшению качества жизни. По мере развития исследований в этой области мы можем ожидать дальнейшей интеграции этих практик в стандартные протоколы лечения различных психосоматических состояний.
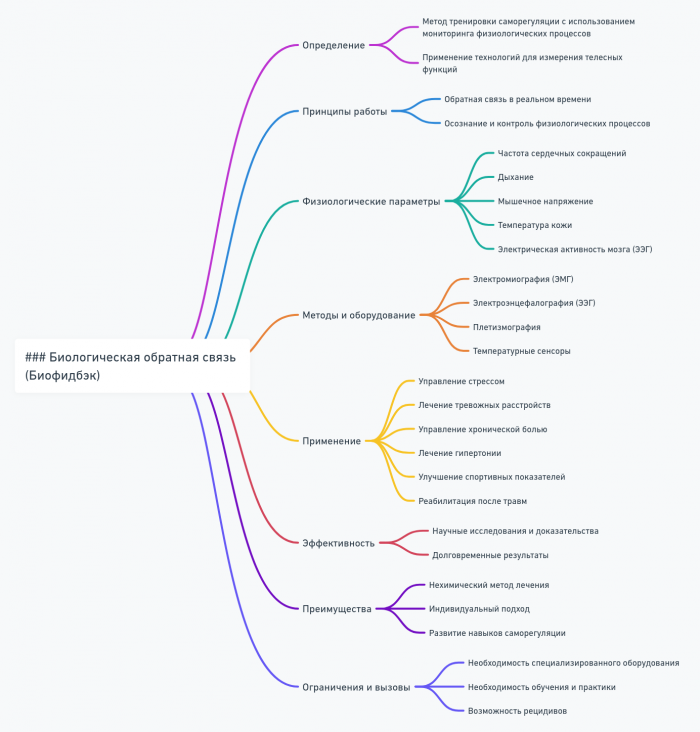
Биологическая обратная связь
Биологическая обратная связь (биофидбэк) представляет собой метод, который позволяет пациентам научиться контролировать некоторые физиологические процессы своего организма с помощью получения информации о них в реальном времени. Этот подход стал важным инструментом в лечении различных психосоматических расстройств, предоставляя уникальную возможность для интеграции психологических и физиологических аспектов здоровья.
Основные принципы биофидбэка
Биофидбэк основан на нескольких ключевых принципах:
- Измерение физиологических параметров: Использование специального оборудования для мониторинга таких показателей, как сердечный ритм, мышечное напряжение, кожно-гальваническая реакция и др.
- Обратная связь в реальном времени: Предоставление пациенту немедленной информации о его физиологическом состоянии, обычно в визуальной или звуковой форме.
- Обучение саморегуляции: Развитие у пациента навыков сознательного контроля над физиологическими процессами через практику и тренировку.
- Интеграция с психологическими техниками: Сочетание биофидбэка с релаксацией, визуализацией и другими психотерапевтическими методами.
Виды биофидбэка
Существует несколько основных видов биофидбэка, каждый из которых фокусируется на разных физиологических параметрах:
- ЭМГ-биофидбэк (электромиография):
- Измерение электрической активности мышц.
- Используется для лечения мышечного напряжения, головных болей напряжения, некоторых форм хронической боли.
- Термальный биофидбэк:
- Мониторинг температуры кожи, которая отражает периферический кровоток.
- Применяется при мигрени, синдроме Рейно, гипертонии.
- ЭЭГ-биофидбэк (нейрофидбэк):
- Измерение электрической активности мозга.
- Используется при СДВГ, тревожных расстройствах, депрессии, бессоннице.
- ГСР-биофидбэк (кожно-гальваническая реакция):
- Мониторинг электрической проводимости кожи, отражающей активность симпатической нервной системы.
- Применяется для управления стрессом и тревогой.
- ВСР-биофидбэк (вариабельность сердечного ритма):
- Измерение изменений в интервалах между сердечными сокращениями.
- Используется для улучшения сердечно-сосудистого здоровья, управления стрессом и эмоциями.
«Биофидбэк – это зеркало, которое позволяет нам увидеть внутренние процессы нашего организма и научиться управлять ими.» — Элмер Грин
Механизмы действия биофидбэка
Биофидбэк работает через несколько механизмов:
- Оперантное обусловливание: Пациенты учатся ассоциировать определенные внутренние состояния с желаемыми физиологическими изменениями.
- Повышение осознанности: Увеличение осведомленности о тонких физиологических процессах.
- Нейропластичность: Регулярная практика может приводить к долгосрочным изменениям в нервной системе.
- Психологические эффекты: Повышение чувства контроля и самоэффективности.
Применение биофидбэка при психосоматических расстройствах
Биофидбэк показал эффективность при различных психосоматических состояниях:
- Хроническая боль:
- ЭМГ-биофидбэк для снижения мышечного напряжения.
- Термальный биофидбэк при мигрени и головных болях напряжения.
- Гастроинтестинальные расстройства:
- ЭМГ-биофидбэк для управления мышечным напряжением в области живота при СРК.
- ВСР-биофидбэк для регуляции вегетативной нервной системы.
- Сердечно-сосудистые заболевания:
- ВСР-биофидбэк для снижения артериального давления.
- Термальный биофидбэк при гипертонии.
- Тревожные расстройства и связанные с ними психосоматические симптомы:
- ГСР-биофидбэк для управления физиологическими проявлениями тревоги.
- ЭЭГ-биофидбэк для регуляции мозговой активности, связанной с тревогой.
- Психогенные нарушения дыхания:
- Респираторный биофидбэк для обучения правильным паттернам дыхания.
- Комбинация с ВСР-биофидбэком для улучшения кардио-респираторной синхронизации.
Процесс проведения биофидбэк-терапии
Типичный курс биофидбэк-терапии обычно включает следующие этапы:
- Оценка и диагностика:
- Определение конкретных симптомов и целей терапии.
- Выбор наиболее подходящего вида биофидбэка.
- Обучение пациента:
- Объяснение принципов биофидбэка и его связи с симптомами.
- Демонстрация оборудования и процедуры.
- Сессии биофидбэка:
- Подключение датчиков и калибровка оборудования.
- Практика самоконтроля с использованием визуальной или звуковой обратной связи.
- Интеграция с релаксационными техниками или другими психотерапевтическими методами.
- Домашняя практика:
- Обучение пациента применению освоенных навыков в повседневной жизни.
- При возможности, использование портативных устройств для домашней практики.
- Оценка прогресса и корректировка:
- Регулярный мониторинг изменений в симптомах и физиологических показателях.
- Адаптация программы в соответствии с прогрессом пациента.
«Биофидбэк – это мост между сознанием и телом, позволяющий нам осознанно влиять на процессы, которые раньше считались неподконтрольными.» — Нил Миллер
Интеграция биофидбэка с другими терапевтическими подходами
Биофидбэк часто используется в сочетании с другими методами лечения психосоматических расстройств:
- Когнитивно-поведенческая терапия (КПТ): Биофидбэк может дополнять техники КПТ, предоставляя объективную информацию о физиологических реакциях.
- Техники релаксации: Биофидбэк может усиливать эффективность прогрессивной мышечной релаксации, аутогенной тренировки и других релаксационных техник.
- Майндфулнес и медитация: Сочетание биофидбэка с практиками осознанности может углубить понимание связи между психическими состояниями и физиологическими процессами.
- Физическая терапия: При лечении хронической боли биофидбэк может использоваться в комбинации с физическими упражнениями и мануальной терапией.
Преимущества и ограничения биофидбэка
Биофидбэк имеет ряд преимуществ, но также сталкивается с некоторыми ограничениями:
Преимущества:
- Неинвазивный и безопасный метод.
- Активное участие пациента в процессе лечения.
- Объективная оценка прогресса.
- Развитие навыков самоконтроля, применимых в повседневной жизни.
- Может быть эффективен там, где другие методы не дают результата.
Ограничения:
- Требует специального оборудования и обученных специалистов.
- Может быть дорогостоящим методом лечения.
- Эффективность может варьироваться в зависимости от индивидуальных особенностей пациента.
- Требует времени и регулярной практики для достижения устойчивых результатов.
Исследования и будущие направления
Область биофидбэка активно развивается, открывая новые перспективы:
- Портативные устройства: Разработка доступных персональных устройств для домашнего использования.
- Интеграция с виртуальной реальностью: Создание иммерсивных сред для биофидбэк-тренировок.
- Искусственный интеллект: Использование алгоритмов машинного обучения для персонализации биофидбэк-протоколов.
- Нейрофидбэк нового поколения: Развитие более точных и специфичных методов ЭЭГ-биофидбэка.
Для начинающих психологов, работающих в области психосоматики, понимание принципов и методов биофидбэка может стать важным профессиональным навыком. Этот метод предоставляет уникальную возможность для интеграции психологического и физиологического подходов к лечению, что особенно ценно в контексте психосоматических расстройств.
Освоение биофидбэка требует не только теоретических знаний, но и практических навыков работы с оборудованием и интерпретации физиологических данных. Многие программы обучения биофидбэку включают как теоретическую подготовку, так и практические семинары.
В заключение, биологическая обратная связь представляет собой мощный инструмент в арсенале специалистов, работающих с психосоматическими расстройствами. Этот метод не только помогает пациентам обрести контроль над своими физиологическими процессами, но и способствует развитию более глубокого понимания связи между психикой и телом. По мере развития технологий и углубления наших знаний о психофизиологических механизмах, можно ожидать дальнейшего расширения возможностей и применений биофидбэка в клинической практике.
Гипноз в лечении психосоматических расстройств
Гипноз представляет собой состояние измененного сознания, характеризующееся повышенной восприимчивостью к внушению и способностью к концентрации внимания. В контексте лечения психосоматических расстройств гипноз является мощным инструментом, позволяющим работать на глубинном уровне взаимодействия психики и тела.
Основные принципы гипноза в психосоматике
При использовании гипноза в лечении психосоматических расстройств важно учитывать следующие принципы:
- Холистический подход: Рассмотрение симптомов в контексте целостного функционирования организма.
- Использование ресурсов подсознания: Активация внутренних механизмов самоисцеления.
- Работа с символами и метафорами: Использование образного мышления для влияния на физиологические процессы.
- Индивидуальный подход: Адаптация гипнотических техник к уникальным особенностям и потребностям каждого пациента.
Механизмы действия гипноза
Гипноз влияет на психосоматические процессы через несколько механизмов:
- Модуляция восприятия:
- Изменение восприятия боли и других неприятных ощущений.
- Усиление положительных телесных ощущений.
- Влияние на вегетативную нервную систему:
- Регуляция активности симпатической и парасимпатической систем.
- Влияние на сердечный ритм, кровяное давление, пищеварение.
- Психонейроиммунологические эффекты:
- Модуляция иммунных реакций через влияние на психоэмоциональное состояние.
- Потенциальное влияние на процессы воспаления и заживления.
- Когнитивная реструктуризация:
- Изменение убеждений и установок, связанных с болезнью.
- Формирование новых, более адаптивных паттернов мышления.
«Гипноз – это мост между сознанием и телом, позволяющий нашему разуму говорить напрямую с нашей физиологией.» — Милтон Эриксон
Техники гипноза в лечении психосоматических расстройств
В работе с психосоматическими расстройствами используются различные гипнотические техники:
- Прогрессивная релаксация: Последовательное расслабление различных групп мышц для достижения общего состояния релаксации.
- Визуализация: Использование образов для влияния на физиологические процессы (например, представление иммунных клеток, борющихся с инфекцией).
- Возрастная регрессия: Возвращение к моменту возникновения симптома для переработки связанного с ним опыта.
- Диссоциативные техники: Отделение от неприятных ощущений или создание безопасного внутреннего пространства.
- Постгипнотические внушения: Программирование определенных реакций или поведения после выхода из гипнотического состояния.
Применение гипноза при конкретных психосоматических расстройствах
Гипноз показал эффективность при различных психосоматических состояниях:
- Хроническая боль:
- Модуляция болевого восприятия.
- Обучение техникам самогипноза для управления болью.
- Гастроинтестинальные расстройства:
- Снижение симптомов синдрома раздраженного кишечника.
- Управление тошнотой и рвотой (например, при химиотерапии).
- Кожные заболевания:
- Уменьшение зуда и воспаления при псориазе и экземе.
- Ускорение заживления ран.
- Респираторные расстройства:
- Улучшение контроля над астматическими симптомами.
- Снижение тревоги, связанной с одышкой.
- Сердечно-сосудистые заболевания:
- Регуляция артериального давления.
- Снижение тревоги перед медицинскими процедурами.
Процесс гипнотерапии в психосоматической практике
Типичный курс гипнотерапии при психосоматических расстройствах может включать следующие этапы:
- Оценка и диагностика:
- Определение психосоматических симптомов и их связи с психологическими факторами.
- Оценка гипнабельности пациента.
- Подготовка пациента:
- Объяснение принципов гипноза и развеивание мифов.
- Формирование позитивных ожиданий от терапии.
- Индукция гипнотического состояния:
- Использование техник релаксации и фокусирования внимания.
- Углубление транса.
- Терапевтическая работа в трансе:
- Применение специфических техник, направленных на конкретные симптомы.
- Использование метафор и символических образов.
- Постгипнотические внушения:
- Программирование позитивных изменений в состоянии и поведении.
- Закрепление терапевтических эффектов.
- Выход из транса и обсуждение:
- Плавное возвращение в обычное состояние сознания.
- Обсуждение опыта и интеграция полученных инсайтов.
«В гипнозе мы открываем дверь в подсознание, где хранятся ключи к исцелению тела и души.» — Эрнест Росси
Интеграция гипноза с другими терапевтическими подходами
Гипноз часто используется в сочетании с другими методами лечения психосоматических расстройств:
- Когнитивно-поведенческая терапия (КПТ): Гипноз может усиливать эффективность когнитивной реструктуризации и поведенческих изменений.
- Психодинамическая терапия: Гипноз может способствовать более быстрому доступу к бессознательному материалу.
- Телесно-ориентированная терапия: Гипноз может углублять осознание телесных ощущений и способствовать их трансформации.
- Майндфулнес и медитация: Гипнотические техники могут дополнять и усиливать практики осознанности.
Преимущества и ограничения гипноза в психосоматической практике
Использование гипноза имеет ряд преимуществ, но также сталкивается с определенными ограничениями:
Преимущества:
- Быстрое достижение глубокой релаксации и снижение стресса.
- Возможность прямого влияния на физиологические процессы через психику.
- Активация внутренних ресурсов самоисцеления.
- Обучение пациентов методам самогипноза для самостоятельного управления симптомами.
Ограничения:
- Различия в индивидуальной восприимчивости к гипнозу.
- Возможные культурные и религиозные барьеры.
- Необходимость специальной подготовки терапевта.
- Риск формирования ложных воспоминаний при неправильном использовании техник возрастной регрессии.
Этические аспекты использования гипноза
При применении гипноза в психосоматической практике важно учитывать следующие этические аспекты:
- Получение информированного согласия пациента.
- Уважение автономии пациента и его права отказаться от гипноза в любой момент.
- Использование гипноза только в рамках профессиональной компетенции.
- Избегание внушений, которые могут нанести психологический вред.
- Конфиденциальность информации, полученной во время гипнотического сеанса.
Исследования и будущие направления
Область применения гипноза в психосоматике активно развивается:
- Нейровизуализационные исследования: Изучение мозговых механизмов гипнотического воздействия на психосоматические симптомы.
- Разработка протоколов: Создание стандартизированных гипнотических протоколов для конкретных психосоматических расстройств.
- Виртуальная реальность: Интеграция гипноза с технологиями виртуальной реальности для усиления терапевтического эффекта.
- Генетические исследования: Изучение генетических факторов, влияющих на восприимчивость к гипнозу и его эффективность в лечении психосоматических расстройств.
Для начинающих психологов, интересующихся применением гипноза в психосоматической практике, важно понимать, что это мощный инструмент, требующий глубокого понимания и ответственного использования. Обучение гипнозу обычно включает как теоретическую подготовку, так и практические тренинги под супервизией опытных специалистов.
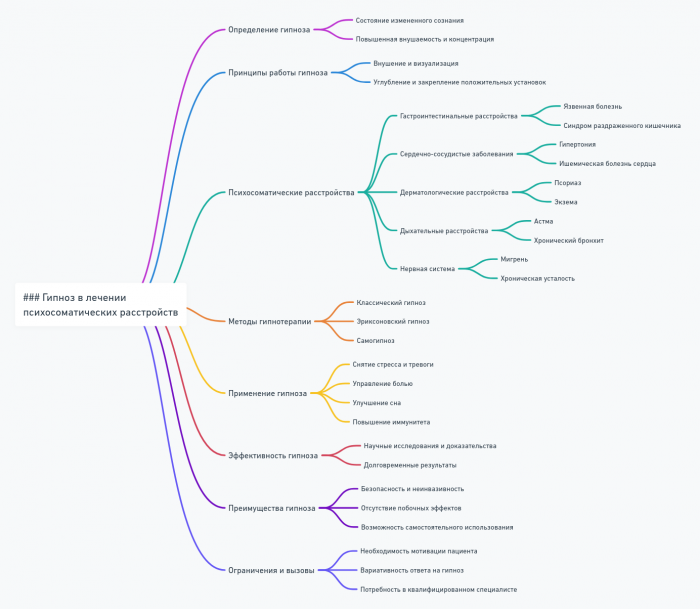
Применение гипноза в лечении психосоматических расстройств открывает уникальные возможности для интеграции психологической и физиологической работы. Это позволяет достигать глубоких и устойчивых изменений, активируя внутренние ресурсы пациента для исцеления.
В заключение, гипноз представляет собой мощный и многогранный метод в арсенале специалистов, работающих с психосоматическими расстройствами. Его применение требует высокого профессионализма, этической ответственности и постоянного совершенствования навыков. По мере углубления наших знаний о взаимодействии психики и тела, можно ожидать дальнейшего расширения и уточнения области применения гипноза в психосоматической медицине.
Арт-терапия и телесно-ориентированные практики
Арт-терапия и телесно-ориентированные практики представляют собой уникальные подходы в лечении психосоматических расстройств, позволяющие работать с глубинными аспектами взаимосвязи психики и тела через творческое самовыражение и осознанную работу с телесными ощущениями.
Арт-терапия в контексте психосоматики
Арт-терапия использует различные виды искусства и творчества как средство самовыражения и исцеления. В контексте психосоматических расстройств она может быть особенно эффективна по следующим причинам:
- Невербальное выражение: Позволяет выразить эмоции и переживания, которые трудно вербализовать.
- Символизация симптомов: Через образы и метафоры пациенты могут по-новому взглянуть на свои симптомы.
- Интеграция психики и тела: Творческий процесс вовлекает как психические, так и физические аспекты личности.
- Снижение стресса: Творческая деятельность сама по себе может иметь терапевтический эффект, снижая уровень стресса.
Основные направления арт-терапии в работе с психосоматическими расстройствами
В психосоматической практике могут использоваться различные формы арт-терапии:
- Изобразительная терапия:
- Рисование своих симптомов или болезни.
- Создание образов здоровья и исцеления.
- Работа с цветом и формой для выражения эмоций.
- Музыкальная терапия:
- Использование музыки для релаксации и снижения боли.
- Создание звуковых ландшафтов, отражающих внутреннее состояние.
- Ритмическая стимуляция для регуляции физиологических процессов.
- Танцевально-двигательная терапия:
- Выражение эмоций через движение.
- «Танец» симптома для его лучшего понимания и трансформации.
- Развитие телесной осознанности и гармонизация психофизических процессов.
- Драматерапия:
- Ролевые игры для исследования различных аспектов болезни и здоровья.
- Создание и проигрывание историй исцеления.
- Работа с внутренними субличностями, связанными с симптомами.
«Искусство смывает пыль повседневности с души.» — Пабло Пикассо
Телесно-ориентированные практики в психосоматике
Телесно-ориентированные практики фокусируются на работе с телом как средством психологической трансформации. В контексте психосоматических расстройств они особенно важны, так как позволяют напрямую работать с телесными проявлениями психологических проблем.
Основные подходы в телесно-ориентированной терапии:
- Биоэнергетический анализ (А. Лоуэн): Работа с мышечными зажимами и энергетическими блоками.
- Метод Фельденкрайза: Развитие осознанности движений и улучшение нейромышечной координации.
- Соматическое переживание (П. Левин): Работа с травмой через осознание телесных ощущений.
- Бодинамика (Л. Марчер): Анализ и коррекция психомоторного развития.
- Танатотерапия (В. Баскаков): Работа с базовыми телесными напряжениями через моделирование глубокой релаксации.
Интеграция арт-терапии и телесно-ориентированных практик
Сочетание арт-терапии и телесно-ориентированных подходов может быть особенно эффективным в работе с психосоматическими расстройствами:
- Телесное рисование: Изображение ощущений в теле, работа с цветом и формой для выражения телесного опыта.
- Скульптурирование тела: Создание скульптур, отражающих телесные состояния, с последующим их «оживлением» через движение.
- Звуковая работа с телом: Использование голоса и музыкальных инструментов для выражения и трансформации телесных ощущений.
- Танцевальная импровизация: Спонтанное движение, отражающее внутренние телесные процессы и эмоциональные состояния.
- Драматизация телесных симптомов: Создание и проигрывание сценок, где симптомы персонифицируются и вступают в диалог с пациентом.
Применение в конкретных психосоматических расстройствах
Арт-терапия и телесно-ориентированные практики могут быть эффективны при различных психосоматических состояниях:
- Хроническая боль:
- Рисование «карты боли» и ее трансформация через творческий процесс.
- Техники осознанного движения для улучшения проприоцепции и снижения болевых ощущений.
- Психосоматические кожные заболевания:
- Работа с тактильными ощущениями через различные арт-материалы.
- Техники «границ» в телесно-ориентированной терапии для работы с психологическими аспектами кожных проблем.
- Гастроинтестинальные расстройства:
- Создание визуальных образов пищеварительного процесса и его гармонизация.
- Дыхательные практики и работа с диафрагмой для улучшения функции ЖКТ.
- Психогенные респираторные нарушения:
- Использование вокалотерапии и музыкального дыхания.
- Телесно-ориентированные техники для улучшения осознанности дыхания и снятия напряжения в грудной клетке.
«Тело и разум — это не два отдельных явления, а два аспекта одного и того же процесса.» — Мошэ Фельденкрайз
Процесс терапии
Типичный процесс работы с использованием арт-терапии и телесно-ориентированных практик может включать следующие этапы:
- Диагностика:
- Определение психосоматических симптомов и их связи с эмоциональным состоянием.
- Оценка телесных паттернов и зон напряжения.
- Установление контакта и безопасности:
- Создание доверительной атмосферы.
- Обучение базовым техникам саморегуляции.
- Экспрессивная фаза:
- Свободное выражение эмоций и телесных ощущений через искусство или движение.
- Исследование символического значения симптомов.
- Интеграция и осознание:
- Обсуждение полученного опыта.
- Соединение творческих образов с телесными ощущениями и жизненными ситуациями.
- Трансформация:
- Работа над изменением негативных паттернов.
- Создание новых, более адаптивных способов реагирования.
- Закрепление и перенос в повседневную жизнь:
- Разработка стратегий применения полученных навыков в реальных ситуациях.
- Создание «якорей» для поддержания терапевтических эффектов.
Преимущества и ограничения
Использование арт-терапии и телесно-ориентированных практик в психосоматике имеет ряд преимуществ, но также сталкивается с определенными ограничениями:
Преимущества:
- Возможность работы с невербальным опытом и глубинными аспектами психики.
- Активация творческих ресурсов и самоисцеляющего потенциала.
- Интеграция психологической и физиологической работы.
- Снижение защитных механизмов через творческое самовыражение.
Ограничения:
- Необходимость специальной подготовки терапевта в области арт-терапии и телесных практик.
- Возможные культурные барьеры и предубеждения относительно творческого самовыражения.
- Ограничения в применении при некоторых острых соматических состояниях.
- Потенциальные трудности в вербализации и интеграции полученного опыта.
Исследования и перспективы
Область применения арт-терапии и телесно-ориентированных практик в психосоматике активно развивается:
- Нейробиологические исследования: Изучение влияния творческого процесса и телесных практик на нейропластичность и нейроэндокринную регуляцию.
- Разработка протоколов: Создание структурированных программ, интегрирующих арт-терапию и телесные практики для конкретных психосоматических расстройств.
- Технологические инновации: Использование виртуальной и дополненной реальности в арт-терапии и телесно-ориентированной работе.
- Кросс-культурные исследования: Изучение эффективности этих подходов в различных культурных контекстах.
Для начинающих психологов, интересующихся применением арт-терапии и телесно-ориентированных практик в психосоматике, важно понимать, что эти методы требуют не только теоретической подготовки, но и глубокого личного опыта. Обучение часто включает в себя практические семинары, супервизию и личную терапию.
Интеграция арт-терапии и телесно-ориентированных подходов в работе с психосоматическими расстройствами открывает уникальные возможности для целостного подхода к здоровью человека. Эти методы позволяют обойти вербальные защиты, работать с глубинными аспектами психики и тела, активируя естественные механизмы самоисцеления.
В заключение, арт-терапия и телесно-ориентированные практики представляют собой мощные инструменты в арсенале специалистов, работающих с психосоматическими расстройствами. Их применение требует творческого подхода, глубокого понимания взаимосвязи психики и тела, а также постоянного профессионального развития. По мере углубления наших знаний о психосоматических механизмах, можно ожидать дальнейшего расширения и уточнения области применения этих методов в клинической практике.
Питание и психосоматика
Взаимосвязь между питанием и психосоматическими состояниями является сложной и многогранной. В последние годы все больше внимания уделяется роли питания не только в физическом здоровье, но и в психологическом благополучии. Этот раздел посвящен исследованию связи между пищевым поведением, нутриентами и психосоматическими расстройствами.
Основные концепции
При рассмотрении роли питания в психосоматике важно учитывать следующие ключевые аспекты:
- Нутрипсихология: Изучение влияния питательных веществ на психическое здоровье и поведение.
- Пищевое поведение: Психологические аспекты выбора пищи, пищевые привычки и их связь с эмоциональным состоянием.
- Микробиом кишечника: Роль кишечной микрофлоры в регуляции настроения и когнитивных функций (ось «кишечник-мозг»).
- Воспалительные процессы: Связь между диетой, системным воспалением и психосоматическими симптомами.
Влияние питания на психосоматические состояния
Различные аспекты питания могут оказывать существенное влияние на психосоматические расстройства:
- Нейротрансмиттеры и питание:
- Триптофан (предшественник серотонина) в продуктах и его влияние на настроение.
- Тирозин (предшественник дофамина) и его роль в мотивации и энергии.
- Омега-3 жирные кислоты и их нейропротекторное действие.
- Гликемический индекс и стабильность настроения:
- Влияние колебаний уровня глюкозы на эмоциональное состояние.
- Роль сложных углеводов в поддержании энергетического баланса.
- Микронутриенты и психическое здоровье:
- Витамины группы B и их роль в синтезе нейротрансмиттеров.
- Магний и его влияние на стрессоустойчивость.
- Цинк и его роль в регуляции настроения.
- Пищевые непереносимости и психосоматика:
- Целиакия и ее связь с депрессией и тревожностью.
- Лактозная непереносимость и ее влияние на настроение и когнитивные функции.
«Пусть пища будет твоим лекарством, а лекарство — твоей пищей.» — Гиппократ
Пищевое поведение и психосоматические расстройства
Особенности пищевого поведения могут играть значительную роль в развитии и поддержании психосоматических симптомов:
- Эмоциональное переедание: Использование пищи как способа совладания со стрессом и негативными эмоциями.
- Орторексия: Чрезмерная озабоченность «правильным» питанием, приводящая к тревоге и соматическим симптомам.
- Нервная анорексия и булимия: Психосоматические аспекты расстройств пищевого поведения.
- Пищевые ритуалы: Роль пищевых привычек в регуляции тревоги и контроля.
Нутрициологические подходы в лечении психосоматических расстройств
Интеграция нутрициологических подходов в лечение психосоматических расстройств может включать следующие стратегии:
- Диетическая коррекция:
- Разработка индивидуальных планов питания с учетом психосоматических симптомов.
- Включение продуктов, богатых триптофаном, для улучшения настроения.
- Балансирование углеводной нагрузки для стабилизации эмоционального фона.
- Нутрицевтическая поддержка:
- Применение омега-3 жирных кислот для снижения воспаления и улучшения настроения.
- Использование пробиотиков для оптимизации работы оси «кишечник-мозг».
- Коррекция дефицитов микроэлементов (магний, цинк, селен) для улучшения стрессоустойчивости.
- Исключающие диеты:
- Выявление и исключение продуктов, провоцирующих психосоматические симптомы.
- Применение элиминационных диет под наблюдением специалиста.
- Mindful eating (осознанное питание):
- Обучение техникам осознанного приема пищи для улучшения пищевого поведения.
- Развитие навыков распознавания истинного голода и насыщения.
Применение нутрициологических подходов при конкретных психосоматических расстройствах
Рассмотрим, как диетические стратегии могут быть применены при различных психосоматических состояниях:
- Синдром раздраженного кишечника (СРК):
- Применение диеты с низким содержанием FODMAP для снижения гастроинтестинальных симптомов.
- Включение пробиотиков для нормализации микробиома кишечника.
- Работа над пищевым поведением для снижения тревоги, связанной с едой.
- Хроническая усталость:
- Балансирование макронутриентов для стабилизации энергетического обмена.
- Коррекция возможных дефицитов железа, витамина B12 и фолиевой кислоты.
- Использование адаптогенных трав (например, родиола розовая) для повышения устойчивости к стрессу.
- Мигрень и головные боли напряжения:
- Выявление и исключение пищевых триггеров (например, тирамин, глутамат натрия).
- Применение омега-3 жирных кислот и магния для профилактики мигрени.
- Обеспечение адекватной гидратации.
- Фибромиалгия:
- Противовоспалительная диета с акцентом на антиоксиданты и омега-3 жирные кислоты.
- Исключение потенциальных аллергенов (глютен, молочные продукты) при наличии чувствительности.
- Оптимизация уровня витамина D и магния.
«Мы есть то, что мы едим, но также и то, как мы едим.» — Джон Роббинс
Интеграция нутрициологического подхода в психотерапевтическую практику
Для психологов, работающих с психосоматическими расстройствами, важно понимать, как интегрировать нутрициологические аспекты в свою практику:
- Междисциплинарное сотрудничество: Взаимодействие с диетологами и нутрициологами для комплексного подхода к лечению.
- Оценка пищевого поведения: Включение вопросов о питании и пищевых привычках в общую оценку пациента.
- Психоэдукация: Информирование пациентов о связи между питанием и психосоматическими симптомами.
- Работа с пищевыми убеждениями: Выявление и коррекция дисфункциональных убеждений, связанных с питанием.
- Интеграция с другими терапевтическими техниками: Например, использование техник осознанности при приеме пищи.
Вызовы и ограничения
Применение нутрициологических подходов в психосоматике сталкивается с рядом вызовов:
- Индивидуальная вариабельность: Реакция на диетические изменения может сильно различаться у разных людей.
- Сложность соблюдения диет: Некоторые пациенты могут испытывать трудности с длительным соблюдением диетических рекомендаций.
- Риск орторексии: Чрезмерная фокусировка на «правильном» питании может привести к развитию нездоровых пищевых паттернов.
- Ограниченность научных данных: Не все нутрициологические подходы имеют достаточную доказательную базу.
Исследования и перспективы
Область нутрициологии в психосоматике активно развивается, открывая новые перспективы:
- Нутригеномика: Изучение взаимодействия между генетикой, питанием и психосоматическими симптомами.
- Исследования микробиома: Углубленное изучение роли кишечной микрофлоры в психическом здоровье.
- Персонализированное питание: Разработка индивидуальных диетических рекомендаций на основе генетических и биохимических маркеров.
- Интеграция с цифровыми технологиями: Использование мобильных приложений и устройств для мониторинга питания и его влияния на психосоматические симптомы.
Для начинающих психологов, интересующихся ролью питания в психосоматике, важно развивать базовые знания в области нутрициологии. Это может включать изучение основ биохимии питания, понимание роли различных нутриентов в функционировании нервной системы, а также знакомство с основными диетическими подходами в лечении психосоматических расстройств.
Интеграция нутрициологических знаний в психосоматическую практику открывает новые возможности для целостного подхода к здоровью пациента. Это позволяет рассматривать психосоматические симптомы не только с психологической, но и с физиологической точки зрения, учитывая влияние питания на настроение, когнитивные функции и общее самочувствие.
В заключение, понимание роли питания в психосоматике представляет собой важный аспект современного подхода к лечению психосоматических расстройств. Оно требует от специалистов междисциплинарного мышления, готовности к постоянному обучению и критическому анализу новых научных данных. По мере развития исследований в этой области мы можем ожидать все более тонкого понимания взаимосвязи между тем, что мы едим, и тем, как мы себя чувствуем, открывая новые пути для профилактики и лечения психосоматических расстройств.
Физические упражнения и психосоматическое здоровье
Физическая активность играет ключевую роль в поддержании не только физического, но и психического здоровья. В контексте психосоматических расстройств регулярные физические упражнения могут быть мощным терапевтическим инструментом, влияющим как на психологическое состояние, так и на физиологические процессы в организме.
Механизмы влияния физической активности на психосоматическое здоровье
Физические упражнения воздействуют на организм через ряд механизмов:
- Нейрохимические изменения:
- Увеличение выработки эндорфинов, серотонина и дофамина.
- Регуляция уровня кортизола (гормона стресса).
- Стимуляция выработки BDNF (нейротрофического фактора мозга).
- Физиологические эффекты:
- Улучшение сердечно-сосудистой функции и кровообращения.
- Снижение воспалительных процессов в организме.
- Улучшение качества сна.
- Психологические механизмы:
- Повышение самооценки и уверенности в себе.
- Отвлечение от негативных мыслей и тревог.
- Развитие навыков саморегуляции и самоконтроля.
Виды физической активности и их влияние на психосоматическое здоровье
Различные формы физической активности могут оказывать специфическое воздействие на психосоматические симптомы:
- Аэробные упражнения:
- Бег, ходьба, плавание, велосипед.
- Эффективны для снижения тревоги и депрессии.
- Улучшают общее настроение и когнитивные функции.
- Силовые тренировки:
- Работа с весом собственного тела или отягощениями.
- Повышают уверенность в себе и самооценку.
- Могут быть эффективны при хронической боли.
- Йога и пилатес:
- Сочетание физических упражнений с дыхательными практиками.
- Снижают уровень стресса и улучшают телесную осознанность.
- Эффективны при тревожных расстройствах и психосоматических болях.
- Тай-чи и цигун:
- Медленные, плавные движения в сочетании с медитацией.
- Улучшают баланс и координацию, снижают стресс.
- Могут быть полезны при хронических заболеваниях и у пожилых людей.
«Физические упражнения — это лекарство, которое мы даем себе сами.» — Кэрол Уэлч
Применение физической активности при конкретных психосоматических расстройствах
Рассмотрим, как физические упражнения могут быть использованы в лечении различных психосоматических состояний:
- Депрессия и тревожные расстройства:
- Регулярные аэробные упражнения (3-5 раз в неделю по 30-45 минут).
- Групповые занятия для социальной поддержки.
- Йога и медитативные практики для снижения тревоги.
- Хроническая боль:
- Постепенное увеличение физической активности.
- Сочетание аэробных упражнений с упражнениями на растяжку.
- Водные упражнения для снижения нагрузки на суставы.
- Синдром хронической усталости:
- Постепенное повышение уровня активности (градуированные упражнения).
- Чередование периодов активности и отдыха.
- Акцент на упражнения низкой и средней интенсивности.
- Нарушения сна:
- Регулярные аэробные упражнения в первой половине дня.
- Йога или растяжка перед сном для расслабления.
- Избегание интенсивных тренировок вечером.
- Психосоматические желудочно-кишечные расстройства:
- Умеренные аэробные упражнения для снижения стресса.
- Йога с акцентом на дыхательные практики и позы, улучшающие пищеварение.
- Регулярная ходьба после приемов пищи.
Интеграция физической активности в психотерапевтический процесс
Для психологов, работающих с психосоматическими расстройствами, важно уметь интегрировать физическую активность в общий план лечения:
- Оценка текущего уровня активности:
- Анализ привычек пациента в отношении физической активности.
- Выявление барьеров и страхов, связанных с упражнениями.
- Разработка индивидуального плана:
- Постановка реалистичных целей с учетом состояния здоровья и предпочтений пациента.
- Постепенное увеличение нагрузки для предотвращения перенапряжения.
- Психоэдукация:
- Информирование о связи между физической активностью и психосоматическими симптомами.
- Обучение техникам самонаблюдения и отслеживания прогресса.
- Мотивационная работа:
- Помощь в преодолении внутренних барьеров и сопротивления.
- Поддержка в формировании устойчивых привычек.
- Интеграция с другими терапевтическими техниками:
- Использование физической активности как части экспозиционной терапии (например, при панических атаках).
- Сочетание физических упражнений с техниками осознанности и релаксации.
«Движение – это лекарство для создания перемен в человеке – физических, эмоциональных и духовных.» — Кэрол Уэлч
Преимущества и ограничения физической активности в лечении психосоматических расстройств
Использование физических упражнений в психосоматической практике имеет ряд преимуществ, но также сталкивается с определенными ограничениями:
Преимущества:
- Доступность и экономическая эффективность.
- Отсутствие побочных эффектов, характерных для медикаментозной терапии.
- Возможность самостоятельного применения после обучения.
- Положительное влияние на общее физическое здоровье.
- Социальные преимущества при групповых занятиях.
Ограничения:
- Необходимость учета физических ограничений и противопоказаний.
- Возможное сопротивление пациентов, особенно на начальных этапах.
- Риск обострения симптомов при неправильном подборе нагрузки.
- Ограниченная эффективность при тяжелых формах психических расстройств.
Исследования и перспективы
Область исследований физической активности в контексте психосоматики активно развивается:
- Нейробиологические исследования: Изучение влияния различных видов физической активности на структуру и функции мозга.
- Персонализированные подходы: Разработка индивидуализированных программ физической активности на основе генетических и биомаркеров.
- Технологические инновации: Использование носимых устройств и мобильных приложений для мониторинга и поддержки физической активности.
- Интеграция с виртуальной реальностью: Создание иммерсивных сред для повышения мотивации и эффективности упражнений.
Для начинающих психологов, работающих в области психосоматики, важно развивать базовые знания о физиологии физических упражнений и их влиянии на психическое здоровье. Это может включать изучение основ спортивной психологии, понимание принципов составления программ физической активности, а также знакомство с различными формами двигательной терапии.
Интеграция физической активности в психосоматическую практику открывает новые возможности для холистического подхода к здоровью пациента. Это позволяет не только работать с психологическими аспектами расстройства, но и активно вовлекать тело в процесс исцеления, способствуя более глубоким и устойчивым изменениям.
В заключение, физические упражнения представляют собой мощный инструмент в арсенале специалистов, работающих с психосоматическими расстройствами. Их применение требует индивидуального подхода, учета особенностей каждого пациента и тесного сотрудничества с другими медицинскими специалистами. По мере развития исследований в этой области мы можем ожидать все более тонкого понимания того, как различные формы физической активности влияют на психосоматические процессы, открывая новые пути для профилактики и лечения широкого спектра расстройств.
Сон и его роль в психосоматике
Сон играет фундаментальную роль в поддержании как физического, так и психического здоровья. В контексте психосоматических расстройств качество и количество сна могут оказывать значительное влияние на течение заболевания и эффективность лечения. Понимание взаимосвязи между сном и психосоматическими симптомами является ключевым аспектом комплексного подхода к терапии.
Физиология сна и ее связь с психосоматическими процессами
Сон – это сложный физиологический процесс, тесно связанный с различными системами организма:
- Нейроэндокринная регуляция:
- Циркадные ритмы и выработка мелатонина.
- Влияние на уровень кортизола и других гормонов стресса.
- Регуляция гормона роста и восстановительных процессов.
- Иммунная функция:
- Усиление иммунного ответа во время сна.
- Связь между нарушениями сна и воспалительными процессами.
- Нейропластичность:
- Консолидация памяти и обучение во время сна.
- Роль сна в эмоциональной регуляции и обработке стресса.
Нарушения сна и их влияние на психосоматические расстройства
Различные нарушения сна могут оказывать существенное влияние на психосоматическое здоровье:
- Инсомния:
- Усиление восприятия боли и других соматических симптомов.
- Повышение риска развития депрессии и тревожных расстройств.
- Нарушение процессов восстановления и регенерации тканей.
- Синдром обструктивного апноэ сна:
- Связь с сердечно-сосудистыми заболеваниями и метаболическими нарушениями.
- Влияние на когнитивные функции и эмоциональное состояние.
- Нарушения циркадного ритма:
- Дисрегуляция гормональной системы.
- Повышение риска развития психосоматических симптомов.
- Парасомнии:
- Влияние на качество жизни и психологическое благополучие.
- Потенциальная связь с травматическим опытом и стрессом.
«Сон – это лучшая медитация.» — Далай-лама
Роль сна в конкретных психосоматических расстройствах
Рассмотрим, как нарушения сна могут влиять на различные психосоматические состояния:
- Хроническая боль:
- Взаимоусиливающая связь между болью и нарушениями сна.
- Влияние недостатка сна на снижение болевого порога.
- Роль сна в процессах заживления и восстановления тканей.
- Синдром раздраженного кишечника (СРК):
- Связь между нарушениями сна и обострениями СРК.
- Влияние циркадных ритмов на функцию желудочно-кишечного тракта.
- Фибромиалгия:
- Центральная роль нарушений сна в симптоматике фибромиалгии.
- Влияние качества сна на восприятие боли и усталость.
- Психосоматические кожные заболевания:
- Усиление зуда и воспаления при нарушениях сна.
- Роль стресса и нарушений сна в обострениях кожных заболеваний.
Диагностика и оценка нарушений сна в контексте психосоматики
Для эффективной работы с нарушениями сна в психосоматической практике необходимо проводить тщательную диагностику:
- Клиническое интервью:
- Сбор анамнеза сна и связанных с ним жалоб.
- Оценка режима сна и бодрствования.
- Выявление факторов, влияющих на качество сна.
- Дневники сна:
- Ведение пациентом записей о времени сна и бодрствования.
- Оценка субъективного качества сна и дневного самочувствия.
- Психометрические шкалы:
- Питтсбургский индекс качества сна (PSQI).
- Эпвортская шкала сонливости.
- Шкала тяжести инсомнии (ISI).
- Объективные методы оценки:
- Актиграфия для оценки паттернов сна-бодрствования.
- Полисомнография для детального изучения структуры сна.
Терапевтические подходы к улучшению сна в психосоматической практике
Лечение нарушений сна в контексте психосоматических расстройств требует комплексного подхода:
- Когнитивно-поведенческая терапия инсомнии (КПТ-И):
- Работа с дисфункциональными убеждениями о сне.
- Техники контроля стимулов и ограничения сна.
- Обучение релаксационным техникам.
- Гигиена сна:
- Установление регулярного режима сна и бодрствования.
- Оптимизация условий для сна (температура, освещение, шум).
- Ограничение употребления кофеина и алкоголя перед сном.
- Техники осознанности и медитации:
- Практика майндфулнес для снижения предсонной тревоги.
- Медитация для улучшения качества сна.
- Светотерапия:
- Использование яркого света для коррекции циркадных ритмов.
- Применение при сезонных аффективных расстройствах.
- Фармакологические подходы:
- Применение снотворных препаратов под контролем врача.
- Использование мелатонина для регуляции циркадных ритмов.
«Хороший сон — это не роскошь, а необходимость для здоровья тела и души.» — Уильям Демент
Интеграция работы со сном в общий план лечения психосоматических расстройств
Для эффективного включения терапии сна в лечение психосоматических расстройств важно:
- Проводить комплексную оценку: Учитывать взаимосвязь между нарушениями сна и другими симптомами.
- Применять индивидуальный подход: Адаптировать стратегии улучшения сна к конкретным потребностям и ограничениям пациента.
- Обеспечивать междисциплинарное взаимодействие: Сотрудничать с врачами других специальностей (неврологами, пульмонологами) при необходимости.
- Мониторинг и корректировка: Регулярно оценивать эффективность интервенций и вносить необходимые изменения.
Особые аспекты работы со сном в психосоматике
При работе со сном в контексте психосоматических расстройств необходимо учитывать ряд специфических факторов:
- Взаимовлияние симптомов:
- Учет того, как физические симптомы (например, боль) влияют на сон и наоборот.
- Разработка стратегий, направленных на разрыв порочного круга «симптом-нарушение сна».
- Психологические барьеры:
- Работа со страхом бессонницы и другими тревогами, связанными со сном.
- Коррекция дисфункциональных убеждений о необходимом количестве сна.
- Социальные факторы:
- Учет влияния рабочего графика и семейных обязанностей на режим сна.
- Работа с партнером пациента для создания благоприятной среды для сна.
- Хронобиологические аспекты:
- Учет индивидуальных циркадных ритмов (хронотип) при планировании интервенций.
- Применение хронотерапевтических подходов при необходимости.
Исследования и перспективы
Область изучения сна в контексте психосоматики активно развивается:
- Нейровизуализационные исследования: Изучение мозговых механизмов взаимосвязи сна и психосоматических симптомов.
- Генетические исследования: Выявление генетических факторов, влияющих на качество сна и уязвимость к психосоматическим расстройствам.
- Разработка персонализированных подходов: Создание индивидуализированных протоколов лечения нарушений сна с учетом психосоматического профиля пациента.
- Технологические инновации: Использование носимых устройств и мобильных приложений для мониторинга и улучшения качества сна.
Для начинающих психологов, работающих в области психосоматики, важно развивать глубокое понимание физиологии сна и его влияния на различные аспекты здоровья. Это включает изучение основ сомнологии, понимание механизмов регуляции цикла сон-бодрствование, а также знакомство с современными методами диагностики и лечения нарушений сна.
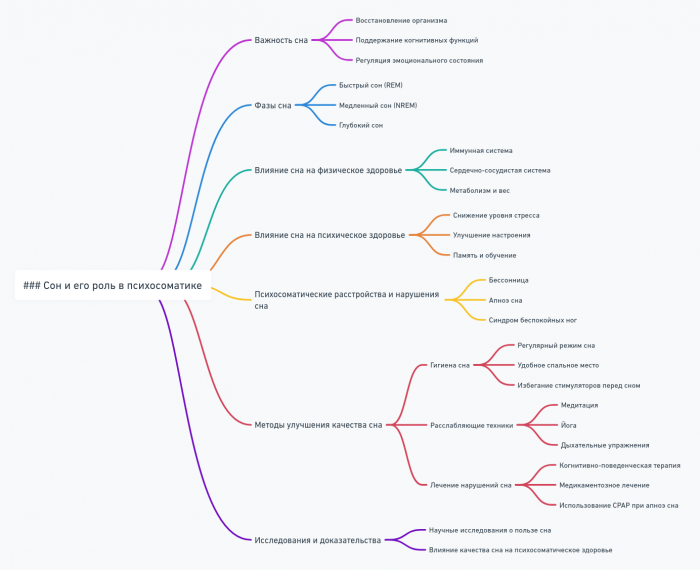
Интеграция работы со сном в психосоматическую практику открывает новые возможности для комплексного подхода к здоровью пациента. Это позволяет не только облегчить симптомы, но и улучшить общее качество жизни, способствуя более глубокому и устойчивому исцелению.
В заключение, понимание роли сна в психосоматике и умение эффективно работать с нарушениями сна являются важнейшими компетенциями для специалистов в этой области. Сон представляет собой уникальное окно возможностей для терапевтического воздействия, позволяя влиять как на психологические, так и на физиологические аспекты здоровья. По мере развития исследований в этой области мы можем ожидать все более тонкого понимания взаимосвязей между сном и психосоматическими процессами, что откроет новые пути для профилактики и лечения широкого спектра расстройств.
Психонейроиммунология
Психонейроиммунология (ПНИ) – это междисциплинарная область науки, изучающая взаимосвязи между психологическими процессами, нервной и иммунной системами. В контексте психосоматической медицины ПНИ играет ключевую роль в понимании того, как психологические факторы влияют на физическое здоровье и наоборот.
Основные концепции психонейроиммунологии
Ключевые идеи, лежащие в основе психонейроиммунологии:
- Двунаправленная связь: Психика влияет на иммунную систему, а иммунная система влияет на психические процессы.
- Нейроэндокринно-иммунное взаимодействие: Сложная сеть коммуникации между нервной, эндокринной и иммунной системами.
- Психосоциальные факторы и иммунитет: Стресс, эмоции и социальные связи могут модулировать иммунную функцию.
- Нейроиммунная пластичность: Способность нервной и иммунной систем адаптироваться и изменяться под влиянием опыта.
Механизмы психонейроиммунных взаимодействий
Существует несколько ключевых механизмов, через которые осуществляется связь между психикой и иммунной системой:
- Гипоталамо-гипофизарно-надпочечниковая ось (ГГН):
- Реагирует на стресс выбросом кортизола.
- Кортизол влияет на различные аспекты иммунной функции.
- Симпатическая нервная система:
- Выброс катехоламинов (адреналин, норадреналин) влияет на иммунные клетки.
- Прямая иннервация иммунных органов.
- Нейропептиды и цитокины:
- Молекулы, участвующие в коммуникации между нервной и иммунной системами.
- Влияют на настроение, поведение и иммунную функцию.
- Микробиом кишечника:
- Ось «кишечник-мозг-микробиота» влияет на иммунитет и психическое здоровье.
- Двунаправленная связь между кишечными бактериями и нервной системой.
«Разум и тело не разделены, а представляют собой части единой интегрированной системы.» — Кэндес Перт
Психонейроиммунология в контексте психосоматических расстройств
ПНИ предоставляет важные insights для понимания и лечения различных психосоматических состояний:
- Хроническая боль:
- Роль нейровоспаления в поддержании хронической боли.
- Влияние стресса на восприятие боли через иммунные механизмы.
- Аутоиммунные заболевания:
- Связь между стрессом и обострениями аутоиммунных заболеваний.
- Роль психологических факторов в модуляции иммунного ответа.
- Депрессия и тревожные расстройства:
- Иммунная теория депрессии: роль воспаления в патогенезе депрессии.
- Влияние хронического стресса на иммунную функцию и риск развития психических расстройств.
- Синдром хронической усталости:
- Дисрегуляция иммунной системы как возможный механизм развития синдрома.
- Взаимосвязь между психологическим стрессом и иммунной дисфункцией.
Диагностические подходы в психонейроиммунологии
Оценка психонейроиммунных взаимодействий может включать следующие методы:
- Биомаркеры воспаления:
- Измерение уровня провоспалительных цитокинов (IL-6, TNF-α).
- Оценка С-реактивного белка как маркера системного воспаления.
- Оценка функции ГГН-оси:
- Измерение уровня кортизола в слюне, крови или моче.
- Тесты на подавление дексаметазоном для оценки регуляции ГГН-оси.
- Анализ вариабельности сердечного ритма (ВСР):
- Оценка баланса симпатической и парасимпатической нервной системы.
- Показатель адаптационных возможностей организма.
- Иммунологические тесты:
- Оценка количества и функциональной активности различных типов иммунных клеток.
- Анализ уровня антител и других иммунных факторов.
- Психологические оценки:
- Использование стандартизированных опросников для оценки уровня стресса, тревоги и депрессии.
- Оценка копинг-стратегий и социальной поддержки.
Терапевтические подходы в психонейроиммунологии
Лечебные стратегии, основанные на принципах ПНИ, могут включать:
- Психологические интервенции:
- Когнитивно-поведенческая терапия для управления стрессом и негативными эмоциями.
- Техники релаксации и майндфулнес для снижения физиологической активации.
- Групповая терапия для улучшения социальной поддержки.
- Физическая активность:
- Регулярные аэробные упражнения для улучшения иммунной функции.
- Йога и тай-чи для баланса нервной системы и снижения воспаления.
- Нутрициологические подходы:
- Противовоспалительная диета, богатая омега-3 жирными кислотами и антиоксидантами.
- Использование пробиотиков для поддержания здоровья микробиома кишечника.
- Биологическая обратная связь:
- Обучение саморегуляции физиологических процессов.
- ВСР-биофидбек для улучшения вегетативного баланса.
- Фармакологические подходы:
- Использование противовоспалительных препаратов при необходимости.
- Применение антидепрессантов с учетом их влияния на иммунную функцию.
«Наше тело – это живая история нашего эмоционального опыта.» — Бессел ван дер Колк
Практическое применение принципов ПНИ в психосоматической медицине
Для эффективного использования знаний ПНИ в клинической практике важно:
- Проводить комплексную оценку: Учитывать как психологические, так и физиологические факторы.
- Применять индивидуальный подход: Разрабатывать персонализированные стратегии лечения с учетом уникального психонейроиммунного профиля пациента.
- Обеспечивать междисциплинарное взаимодействие: Сотрудничать с иммунологами, эндокринологами и другими специалистами.
- Обучать пациентов: Предоставлять информацию о взаимосвязи между психикой и иммунной системой.
- Мониторинг и адаптация: Регулярно оценивать эффективность интервенций и корректировать план лечения при необходимости.
Вызовы и ограничения в психонейроиммунологии
Несмотря на значительный прогресс, ПНИ сталкивается с рядом вызовов:
- Сложность взаимодействий: Многофакторность и нелинейность психонейроиммунных связей затрудняет их изучение и интерпретацию.
- Методологические ограничения: Трудности в проведении контролируемых исследований на людях.
- Индивидуальные различия: Высокая вариабельность индивидуальных реакций на психологические и иммунологические воздействия.
- Временной фактор: Различия между краткосрочными и долгосрочными эффектами психологических факторов на иммунитет.
Исследования и перспективы
Психонейроиммунология – быстро развивающаяся область с множеством перспективных направлений исследований:
- Нейровизуализация: Изучение мозговых механизмов психонейроиммунных взаимодействий.
- Эпигенетика: Исследование влияния психосоциальных факторов на экспрессию генов, связанных с иммунной функцией.
- Микробиом: Дальнейшее изучение роли кишечной микробиоты в психонейроиммунных процессах.
- Хронобиология: Исследование циркадных ритмов в контексте психонейроиммунных взаимодействий.
- Персонализированная медицина: Разработка индивидуализированных терапевтических подходов на основе психонейроиммунного профиля пациента.
Для начинающих психологов, интересующихся психосоматикой, понимание основ психонейроиммунологии является критически важным. Это знание позволяет более глубоко понять механизмы взаимодействия между психикой и телом, открывая новые возможности для диагностики и лечения широкого спектра психосоматических расстройств.
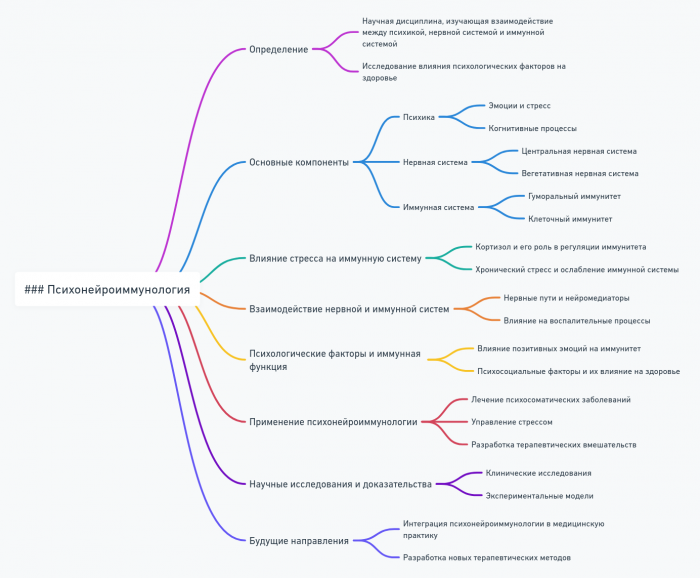
Интеграция принципов ПНИ в психосоматическую практику требует междисциплинарного подхода и постоянного обновления знаний. Психологам рекомендуется регулярно знакомиться с последними исследованиями в области ПНИ, участвовать в соответствующих конференциях и семинарах, а также налаживать сотрудничество со специалистами смежных областей.
В заключение, психонейроиммунология представляет собой мощную парадигму для понимания и лечения психосоматических расстройств. Она подчеркивает неразрывную связь между психическим и физическим здоровьем, предлагая целостный подход к здоровью человека. По мере развития этой области мы можем ожидать все более глубокого понимания тонких механизмов взаимодействия между разумом и телом, что откроет новые горизонты в профилактике и лечении широкого спектра заболеваний.
Хроническая боль и психосоматика
Хроническая боль представляет собой сложное и многогранное явление, тесно связанное с психосоматическими процессами. В контексте психосоматической медицины хроническая боль рассматривается не просто как физический симптом, но как комплексное состояние, включающее взаимодействие биологических, психологических и социальных факторов.
Понимание хронической боли в контексте психосоматики
Ключевые аспекты психосоматического подхода к хронической боли:
- Биопсихосоциальная модель: Рассмотрение боли как результата взаимодействия физических, психологических и социальных факторов.
- Нейропластичность: Понимание того, как хроническая боль изменяет структуру и функцию нервной системы.
- Когнитивно-эмоциональные факторы: Роль мыслей, убеждений и эмоций в восприятии и поддержании боли.
- Поведенческие аспекты: Влияние паттернов поведения на течение хронической боли.
Механизмы развития и поддержания хронической боли
Понимание механизмов хронической боли важно для эффективного лечения:
- Центральная сенситизация:
- Повышение чувствительности центральной нервной системы к болевым сигналам.
- Снижение порога болевой чувствительности.
- Нейроиммунные взаимодействия:
- Роль воспалительных процессов в поддержании хронической боли.
- Влияние стресса на иммунную функцию и болевую чувствительность.
- Психологические механизмы:
- Катастрофизация боли и ее влияние на восприятие болевых ощущений.
- Тревога и депрессия как факторы, усиливающие и поддерживающие боль.
- Поведенческие паттерны:
- «Страх-избегание»: ограничение активности из-за страха усиления боли.
- «Сверхактивность-пассивность»: чередование периодов чрезмерной активности и полного бездействия.
«Боль – это не просто сигнал от тела, это сложное переживание, формируемое нашим мозгом на основе множества факторов.» — Лоример Мозли
Диагностика хронической боли в психосоматическом контексте
Комплексная оценка хронической боли включает:
- Медицинское обследование: Выявление возможных физических причин боли.
- Психологическая оценка:
- Использование опросников для оценки уровня тревоги, депрессии, катастрофизации боли.
- Оценка копинг-стратегий и убеждений относительно боли.
- Функциональная оценка: Анализ влияния боли на повседневную активность и качество жизни.
- Социальная оценка: Изучение семейной динамики, рабочей ситуации и других социальных факторов.
- Нейрофизиологическое тестирование: Оценка порогов болевой чувствительности, феномена центральной сенситизации.
Терапевтические подходы к хронической боли в психосоматике
Лечение хронической боли требует комплексного подхода:
- Когнитивно-поведенческая терапия (КПТ):
- Работа с дисфункциональными убеждениями о боли.
- Обучение техникам управления болью и стрессом.
- Постепенное увеличение физической активности.
- Майндфулнес-ориентированные подходы:
- Развитие осознанности и принятия болевых ощущений.
- Снижение реактивности на боль.
- Биологическая обратная связь:
- Обучение саморегуляции физиологических процессов.
- Снижение мышечного напряжения и симпатической активации.
- Физическая терапия и упражнения:
- Роль катехоламинового выброса в патогенезе заболевания.
- Психологические особенности пациентов, предрасположенных к развитию синдрома.
Диагностика психосоматических аспектов сердечно-сосудистых заболеваний
Комплексная оценка психосоматических факторов при ССЗ включает:
- Психологическое обследование:
- Использование стандартизированных опросников для оценки уровня депрессии и тревоги (например, шкала депрессии Бека, шкала тревоги Спилбергера).
- Оценка типа личности и копинг-стратегий.
- Анализ стрессовых факторов в жизни пациента.
- Физиологические измерения:
- Мониторинг артериального давления в различных ситуациях, включая стрессовые.
- Анализ вариабельности сердечного ритма как показателя вегетативного баланса.
- Оценка реактивности сердечно-сосудистой системы на стресс-тесты.
- Биохимические маркеры:
- Оценка уровня кортизола и катехоламинов.
- Анализ маркеров воспаления (С-реактивный белок, интерлейкины).
- Оценка качества жизни:
- Использование специфических опросников для оценки влияния ССЗ на повседневную жизнь пациента.
- Анализ социальной поддержки и адаптации к заболеванию.
Терапевтические подходы к управлению стрессом при сердечно-сосудистых заболеваниях
Лечение ССЗ с учетом психосоматических аспектов включает следующие стратегии:
- Психообразование:
- Информирование пациентов о связи между стрессом и ССЗ.
- Обучение распознаванию признаков стресса и его влияния на организм.
- Когнитивно-поведенческая терапия (КПТ):
- Работа с дисфункциональными мыслями и убеждениями, связанными с болезнью.
- Обучение техникам управления стрессом и тревогой.
- Развитие адаптивных копинг-стратегий.
- Релаксационные техники:
- Прогрессивная мышечная релаксация.
- Дыхательные упражнения.
- Медитация и майндфулнес.
- Биологическая обратная связь:
- Обучение контролю физиологических параметров (частота сердечных сокращений, артериальное давление).
- Использование ВСР-биофидбека для улучшения вегетативного баланса.
- Физическая активность:
- Разработка индивидуальных программ физической активности с учетом состояния сердечно-сосудистой системы.
- Включение элементов йоги и тай-чи для снижения стресса.
- Социальная поддержка:
- Участие в группах поддержки для пациентов с ССЗ.
- Работа с семьей пациента для создания поддерживающей среды.
«Сердце – это не просто насос, это орган, чутко реагирующий на наши эмоции и мысли.» — Дин Орниш
Профилактика сердечно-сосудистых заболеваний с учетом психосоматических факторов
Эффективная профилактика ССЗ должна учитывать психосоматические аспекты:
- Скрининг психологических факторов риска: Регулярная оценка уровня стресса, депрессии и тревоги у пациентов группы риска.
- Программы управления стрессом: Внедрение техник релаксации и майндфулнес в повседневную жизнь.
- Модификация образа жизни: Работа над изменением поведенческих паттернов, связанных с риском ССЗ (курение, нездоровое питание, малоподвижный образ жизни).
- Развитие эмоционального интеллекта: Обучение навыкам распознавания и управления эмоциями.
- Улучшение социальных связей: Поощрение социальной активности и развития поддерживающих отношений.
Инновационные подходы в психосоматическом лечении сердечно-сосудистых заболеваний
Современные исследования открывают новые перспективы в управлении ССЗ с учетом психосоматических факторов:
- Телемедицина и мобильные приложения:
- Дистанционный мониторинг физиологических параметров и психологического состояния.
- Приложения для самоуправления стрессом и контроля факторов риска ССЗ.
- Виртуальная реальность:
- Использование VR для обучения техникам релаксации.
- Создание виртуальных сред для снижения стресса и тревоги.
- Нейромодуляция:
- Применение транскраниальной магнитной стимуляции для лечения депрессии у пациентов с ССЗ.
- Использование вагусной стимуляции для регуляции вегетативного баланса.
- Персонализированная медицина:
- Разработка индивидуализированных стратегий профилактики и лечения на основе генетического профиля и психосоциальных факторов.
- Использование биомаркеров стресса для оптимизации терапии.
Для начинающих психологов, работающих в области психосоматики сердечно-сосудистых заболеваний, важно развивать глубокое понимание взаимосвязи между психологическими факторами и физиологией сердечно-сосудистой системы. Это включает изучение основ кардиологии, нейрокардиологии, а также освоение специфических психотерапевтических техник, эффективных при работе с пациентами с ССЗ.
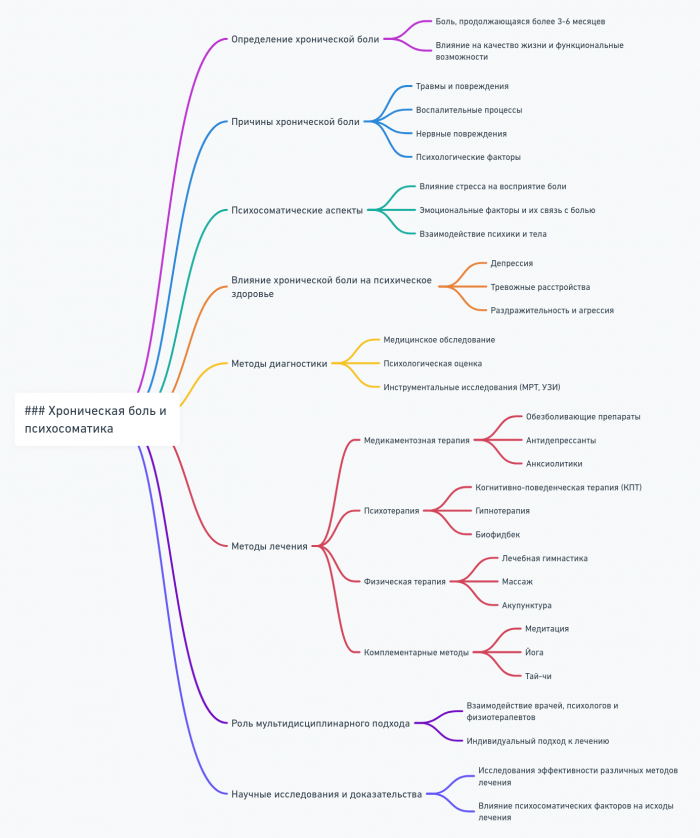
Интеграция психосоматического подхода в кардиологическую практику открывает новые возможности для улучшения прогноза и качества жизни пациентов с ССЗ. Это требует от специалистов не только клинических навыков, но и умения работать в междисциплинарной команде, сотрудничая с кардиологами, терапевтами и другими медицинскими специалистами.
В заключение, понимание роли стресса и других психосоматических факторов в развитии и течении сердечно-сосудистых заболеваний является ключевым для разработки эффективных стратегий профилактики и лечения. Комплексный подход, учитывающий как физиологические, так и психологические аспекты, позволяет не только снизить риск развития ССЗ, но и улучшить качество жизни пациентов, уже страдающих этими заболеваниями. По мере развития исследований в этой области мы можем ожидать появления все более точных и персонализированных методов диагностики и лечения, учитывающих уникальный психосоматический профиль каждого пациента.
Желудочно-кишечные расстройства
Желудочно-кишечные расстройства представляют собой одну из наиболее ярких иллюстраций психосоматических взаимосвязей в медицине. Тесная связь между эмоциональным состоянием и функционированием желудочно-кишечного тракта (ЖКТ) давно признана как в научных кругах, так и в народной мудрости, что отражено во многих языковых выражениях («бабочки в животе», «кишка тонка» и т.д.).
Психофизиологические механизмы желудочно-кишечных расстройств
Существует несколько ключевых механизмов, через которые психологические факторы влияют на функцию ЖКТ:
- Ось «мозг-кишечник»:
- Двунаправленная коммуникация между центральной нервной системой и энтеральной нервной системой.
- Влияние эмоций на моторику, секрецию и чувствительность ЖКТ.
- Вегетативная нервная система:
- Изменение баланса между симпатической и парасимпатической активностью под влиянием стресса.
- Влияние на моторику ЖКТ, секрецию и кровоток.
- Нейроэндокринные механизмы:
- Выброс кортизола и других гормонов стресса, влияющих на функцию ЖКТ.
- Изменение выработки гастроинтестинальных гормонов под влиянием эмоциональных факторов.
- Иммунная система:
- Влияние стресса на местный и системный иммунитет.
- Роль воспалительных процессов в развитии функциональных расстройств ЖКТ.
- Микробиом кишечника:
- Изменение состава кишечной микрофлоры под влиянием стресса.
- Влияние микробиома на настроение и когнитивные функции.
«Кишечник – это второй мозг, и он часто первым реагирует на наши эмоции.» — Майкл Гершон
Основные психосоматические расстройства ЖКТ
Рассмотрим наиболее распространенные психосоматические расстройства желудочно-кишечного тракта:
- Синдром раздраженного кишечника (СРК):
- Связь с тревожными и депрессивными расстройствами.
- Роль стресса в обострении симптомов.
- Влияние психологических травм на развитие СРК.
- Функциональная диспепсия:
- Связь с повышенной тревожностью и соматизацией.
- Роль стресса в изменении моторики и чувствительности желудка.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ):
- Влияние стресса на тонус нижнего пищеводного сфинктера.
- Связь с тревожными расстройствами и депрессией.
- Роль психологических факторов в восприятии симптомов ГЭРБ.
- Функциональная абдоминальная боль:
- Связь с повышенной тревожностью и катастрофизацией боли.
- Роль семейных факторов в развитии и поддержании симптомов.
- Язвенный колит и болезнь Крона:
- Влияние стресса на обострение воспалительных заболеваний кишечника.
- Роль психологических факторов в адаптации к хроническому заболеванию.
Диагностика психосоматических аспектов желудочно-кишечных расстройств
Комплексная оценка психосоматических факторов при расстройствах ЖКТ включает:
- Тщательный сбор анамнеза:
- Выявление связи между стрессовыми событиями и обострением симптомов.
- Оценка влияния симптомов на качество жизни и социальное функционирование.
- Психологическое обследование:
- Использование стандартизированных опросников для оценки уровня тревоги и депрессии.
- Оценка копинг-стратегий и стиля привязанности.
- Функциональная диагностика ЖКТ:
- Исследование моторики и чувствительности ЖКТ.
- Оценка висцеральной гиперчувствительности.
- Лабораторные исследования:
- Анализ маркеров воспаления и стресса.
- Исследование состава микробиома кишечника.
Терапевтические подходы к психосоматическим расстройствам ЖКТ
Лечение психосоматических расстройств ЖКТ требует комплексного подхода:
- Психообразование:
- Информирование пациентов о связи между психологическими факторами и симптомами ЖКТ.
- Обучение навыкам самонаблюдения и ведения дневника симптомов.
- Когнитивно-поведенческая терапия (КПТ):
- Работа с дисфункциональными мыслями и убеждениями о симптомах.
- Обучение техникам управления стрессом и тревогой.
- Поведенческие эксперименты для преодоления избегающего поведения.
- Гипнотерапия:
- Применение специальных протоколов гипноза для СРК и функциональной диспепсии.
- Использование визуализации для влияния на моторику и чувствительность ЖКТ.
- Техники релаксации и майндфулнес:
- Обучение прогрессивной мышечной релаксации.
- Практика осознанности для снижения реактивности на симптомы.
- Психодинамическая терапия:
- Работа с неразрешенными конфликтами и травмами.
- Анализ символического значения симптомов.
- Диетотерапия:
- Индивидуальный подбор диеты с учетом психологических факторов.
- Работа над отношением к еде и пищевым привычкам.
- Фармакотерапия:
- Применение антидепрессантов для лечения сопутствующих психических расстройств и модуляции боли.
- Использование анксиолитиков для снижения тревоги, связанной с симптомами.
«Лечение желудочно-кишечных расстройств – это не только лечение органа, но и помощь человеку в целом.» — Дуглас Дросман
Особенности работы с пациентами с психосоматическими расстройствами ЖКТ
При работе с пациентами, страдающими психосоматическими расстройствами ЖКТ, важно учитывать следующие аспекты:
- Валидация опыта пациента: Признание реальности и значимости физических симптомов, несмотря на их психосоматическую природу.
- Биопсихосоциальный подход: Учет взаимодействия биологических, психологических и социальных факторов в развитии и поддержании симптомов.
- Работа с семьей: Вовлечение близких в процесс лечения, особенно при работе с детьми и подростками.
- Долгосрочное сопровождение: Обеспечение поддержки и мониторинга состояния пациента в течение длительного времени.
- Междисциплинарное взаимодействие: Сотрудничество с гастроэнтерологами, диетологами и другими специалистами.
Инновационные подходы в лечении психосоматических расстройств ЖКТ
Современные исследования открывают новые перспективы в управлении психосоматическими расстройствами ЖКТ:
- Нейромодуляция:
- Применение транскраниальной магнитной стимуляции для лечения функциональных расстройств ЖКТ.
- Использование вагусной стимуляции для регуляции оси «мозг-кишечник».
- Виртуальная реальность:
- Создание виртуальных сред для снижения тревоги и обучения релаксации.
- Использование VR для визуализации процессов в ЖКТ и обучения саморегуляции.
- Микробиомная терапия:
- Применение пробиотиков и пребиотиков для влияния на ось «кишечник-мозг».
- Персонализированная модуляция микробиома для улучшения психического здоровья.
- Мобильные приложения:
- Разработка приложений для самоуправления симптомами и стрессом.
- Использование технологий для мониторинга связи между стрессом и симптомами ЖКТ.
Для начинающих психологов, работающих в области психосоматических расстройств ЖКТ, важно развивать глубокое понимание взаимосвязи между психологическими факторами и физиологией желудочно-кишечного тракта. Это включает изучение основ гастроэнтерологии, нейрогастроэнтерологии, а также освоение специфических психотерапевтических техник, эффективных при работе с пациентами с расстройствами ЖКТ.
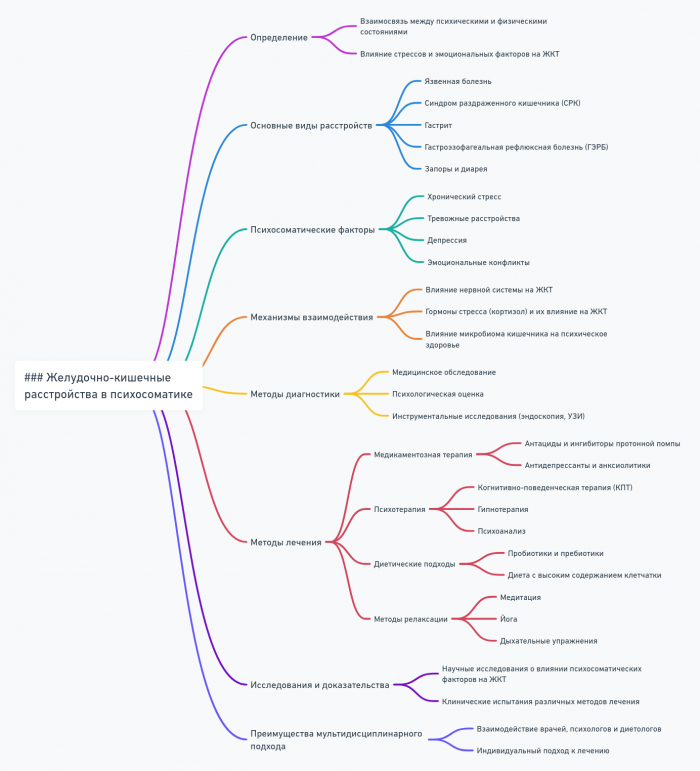
Интеграция психосоматического подхода в гастроэнтерологическую практику открывает новые возможности для улучшения качества жизни пациентов с расстройствами ЖКТ. Это требует от специалистов не только клинических навыков, но и умения работать в междисциплинарной команде, сотрудничая с гастроэнтерологами, диетологами и другими медицинскими специалистами.
В заключение, понимание психосоматических аспектов желудочно-кишечных расстройств является ключевым для разработки эффективных стратегий диагностики и лечения. Комплексный подход, учитывающий как физиологические, так и психологические факторы, позволяет не только облегчить симптомы, но и улучшить общее качество жизни пациентов. По мере развития исследований в этой области мы можем ожидать появления все более точных и персонализированных методов лечения, учитывающих уникальный психосоматический профиль каждого пациента с расстройствами ЖКТ.
Кожные заболевания и эмоциональное состояние
Кожа, являясь самым большим органом человеческого тела, часто отражает наше эмоциональное состояние и психологическое благополучие. Связь между кожными заболеваниями и психологическими факторами является предметом изучения психодерматологии – междисциплинарной области, объединяющей дерматологию, психиатрию и психологию.
Психофизиологические механизмы взаимосвязи кожи и психики
Существует несколько ключевых механизмов, через которые психологические факторы влияют на состояние кожи:
- Нейроиммунноэндокринная система:
- Влияние стресса на выработку кортизола и других гормонов, воздействующих на кожу.
- Изменение иммунных реакций в коже под влиянием психологических факторов.
- Нейропептиды:
- Выделение нейропептидов (например, субстанции P) нервными окончаниями в коже при стрессе.
- Влияние нейропептидов на воспаление и зуд.
- Вегетативная нервная система:
- Изменение кровотока в коже под влиянием эмоций.
- Влияние на секрецию потовых и сальных желез.
- Поведенческие факторы:
- Расчесывание и другие навязчивые действия, усугубляющие кожные проблемы.
- Изменение гигиенических привычек под влиянием психологического состояния.
«Кожа – это зеркало нашей души, отражающее все наши внутренние переживания.» — Говард Мьюрад
Основные психодерматологические расстройства
Рассмотрим наиболее распространенные кожные заболевания, имеющие психосоматический компонент:
- Псориаз:
- Связь обострений с периодами повышенного стресса.
- Влияние психологического состояния на эффективность лечения.
- Роль депрессии и тревоги в течении заболевания.
- Атопический дерматит:
- Усиление зуда и воспаления под влиянием стресса.
- Роль тревожных расстройств в поддержании симптомов.
- Влияние детско-родительских отношений на течение заболевания у детей.
- Акне:
- Обострение симптомов в периоды эмоционального напряжения.
- Влияние на самооценку и социальную адаптацию, особенно у подростков.
- Связь с депрессивными состояниями.
- Крапивница:
- Роль стресса в провокации острых эпизодов.
- Связь с тревожными расстройствами при хронической форме.
- Алопеция:
- Влияние сильного эмоционального стресса на развитие очаговой алопеции.
- Психологические последствия потери волос и их влияние на течение заболевания.
Диагностика психосоматических аспектов кожных заболеваний
Комплексная оценка психосоматических факторов при кожных заболеваниях включает:
- Дерматологическое обследование:
- Оценка тяжести и распространенности кожных поражений.
- Анализ связи обострений с психологическими факторами.
- Психологическая оценка:
- Использование стандартизированных опросников для оценки уровня тревоги, депрессии, стресса.
- Оценка копинг-стратегий и особенностей личности.
- Оценка качества жизни:
- Применение специфических дерматологических индексов качества жизни.
- Анализ влияния заболевания на социальную и профессиональную сферы.
- Психофизиологические тесты:
- Оценка реактивности кожи на стресс (например, измерение кожной проводимости).
- Анализ порогов кожной чувствительности.
Терапевтические подходы в психодерматологии
Лечение психодерматологических расстройств требует комплексного подхода:
- Психообразование:
- Информирование пациентов о связи между психологическими факторами и кожными симптомами.
- Обучение навыкам самонаблюдения и ведения дневника симптомов.
- Когнитивно-поведенческая терапия (КПТ):
- Работа с дисфункциональными убеждениями о заболевании и внешности.
- Обучение техникам управления стрессом и тревогой.
- Поведенческие интервенции для снижения расчесывания и других вредных привычек.
- Техники релаксации и майндфулнес:
- Обучение прогрессивной мышечной релаксации.
- Практика осознанности для снижения реактивности на зуд и другие симптомы.
- Гипнотерапия:
- Использование гипноза для снижения зуда и боли.
- Работа с подсознательными аспектами заболевания.
- Психодинамическая терапия:
- Исследование символического значения кожных симптомов.
- Работа с глубинными конфликтами и травмами.
- Групповая терапия:
- Обмен опытом и взаимная поддержка пациентов с кожными заболеваниями.
- Работа над социальной адаптацией и уверенностью в себе.
- Фармакотерапия:
- Применение антидепрессантов и анксиолитиков при сопутствующих психических расстройствах.
- Использование психотропных препаратов для влияния на кожные симптомы (например, доксепин при зуде).
«Лечение кожи – это не только применение мазей и кремов, но и забота о душевном состоянии пациента.» — Тед Гроссбарт
Особенности работы с пациентами с психодерматологическими расстройствами
При работе с пациентами, страдающими кожными заболеваниями с психосоматическим компонентом, важно учитывать следующие аспекты:
- Холистический подход: Рассмотрение кожных симптомов в контексте общего физического и психологического состояния пациента.
- Эмпатия и поддержка: Понимание эмоционального влияния кожных заболеваний на самооценку и качество жизни.
- Междисциплинарное сотрудничество: Тесное взаимодействие психолога с дерматологом и другими специалистами.
- Работа с стигматизацией: Помощь пациентам в преодолении социальных барьеров, связанных с видимыми кожными проблемами.
- Долгосрочное сопровождение: Поддержка пациентов в периоды ремиссий и обострений.
Инновационные подходы в психодерматологии
Современные исследования открывают новые перспективы в лечении психодерматологических расстройств:
- Биологическая обратная связь:
- Использование приборов для визуализации кожных реакций на стресс.
- Обучение пациентов контролю над физиологическими реакциями кожи.
- Виртуальная реальность:
- Применение VR для снижения боли и зуда при процедурах.
- Создание виртуальных сред для работы с образом тела и социальной тревогой.
- Психонейроиммунология:
- Изучение влияния психологических интервенций на иммунные маркеры в коже.
- Разработка таргетных методов лечения, учитывающих психонейроиммунные взаимодействия.
- Телемедицина:
- Дистанционное консультирование и мониторинг состояния кожи.
- Разработка приложений для самоуправления симптомами и стрессом.
Для начинающих психологов, интересующихся психодерматологией, важно развивать понимание как психологических, так и дерматологических аспектов кожных заболеваний. Это включает изучение основ дерматологии, психонейроиммунологии, а также освоение специфических психотерапевтических техник, эффективных при работе с кожными проблемами.
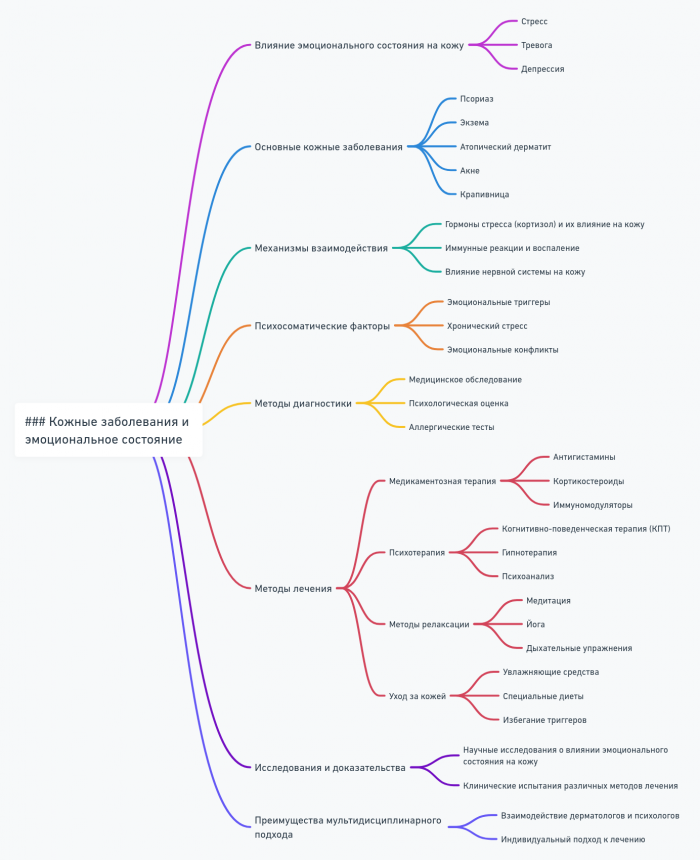
Интеграция психологического подхода в дерматологическую практику открывает новые возможности для улучшения качества жизни пациентов с кожными заболеваниями. Это требует от специалистов не только клинических навыков, но и глубокого понимания психосоциальных аспектов жизни с хроническими кожными проблемами.
В заключение, понимание взаимосвязи между кожными заболеваниями и эмоциональным состоянием является ключевым для разработки эффективных стратегий лечения в психодерматологии. Комплексный подход, учитывающий как физиологические, так и психологические факторы, позволяет не только улучшить состояние кожи, но и повысить общее качество жизни пациентов. По мере развития исследований в этой области мы можем ожидать появления все более точных и персонализированных методов лечения, учитывающих уникальный психосоматический профиль каждого пациента с кожными проблемами.
Аутоиммунные заболевания и психологические факторы
Аутоиммунные заболевания представляют собой группу состояний, при которых иммунная система организма ошибочно атакует собственные ткани. В последние десятилетия все больше внимания уделяется роли психологических факторов в развитии, течении и лечении этих заболеваний. Понимание психосоматических аспектов аутоиммунных расстройств открывает новые перспективы в их комплексном лечении.
Психонейроиммунологические механизмы при аутоиммунных заболеваниях
Существует несколько ключевых механизмов, через которые психологические факторы могут влиять на развитие и течение аутоиммунных заболеваний:
- Стресс и иммунная дисрегуляция:
- Влияние хронического стресса на баланс про- и противовоспалительных цитокинов.
- Изменение активности натуральных киллеров и других иммунных клеток под влиянием стресса.
- Нейроэндокринные взаимодействия:
- Роль гипоталамо-гипофизарно-надпочечниковой оси в модуляции иммунного ответа.
- Влияние кортизола на активность иммунных клеток и воспалительные процессы.
- Нейротрансмиттеры и иммунитет:
- Влияние серотонина, норадреналина и других нейромедиаторов на функцию иммунных клеток.
- Роль нейропептидов в регуляции воспалительных процессов.
- Поведенческие факторы:
- Влияние нарушений сна, питания и физической активности на иммунную функцию.
- Роль социальной изоляции и депрессии в изменении иммунного ответа.
«Наш разум и тело не разделены, а являются частями единой сложной системы, где психологическое состояние может глубоко влиять на физическое здоровье.» — Роберт Адер
Основные аутоиммунные заболевания и их психосоматические аспекты
Рассмотрим наиболее распространенные аутоиммунные заболевания и их связь с психологическими факторами:
- Ревматоидный артрит:
- Роль стресса в провокации обострений.
- Связь депрессии с повышенной активностью заболевания и болевым синдромом.
- Влияние психологического состояния на приверженность лечению.
- Системная красная волчанка (СКВ):
- Влияние стрессовых событий на обострения заболевания.
- Высокая распространенность тревожных и депрессивных расстройств среди пациентов с СКВ.
- Роль психосоциальных факторов в восприятии боли и усталости.
- Рассеянный склероз:
- Связь стресса с повышенным риском обострений.
- Влияние депрессии на прогрессирование заболевания и качество жизни.
- Роль психологических факторов в управлении усталостью и когнитивными симптомами.
- Псориаз:
- Тесная связь между стрессом и обострениями кожных симптомов.
- Влияние психологического дистресса на эффективность лечения.
- Роль образа тела и самооценки в течении заболевания.
- Аутоиммунный тиреоидит:
- Связь между стрессовыми жизненными событиями и началом заболевания.
- Влияние тревоги и депрессии на симптомы и качество жизни пациентов.
Диагностика психосоматических аспектов аутоиммунных заболеваний
Комплексная оценка психосоматических факторов при аутоиммунных заболеваниях включает:
- Медицинское обследование:
- Оценка активности заболевания и его течения.
- Анализ связи обострений с психологическими факторами.
- Психологическая оценка:
- Использование стандартизированных опросников для оценки уровня тревоги, депрессии, стресса.
- Оценка копинг-стратегий и особенностей личности.
- Оценка качества жизни:
- Применение специфических опросников качества жизни для аутоиммунных заболеваний.
- Анализ влияния заболевания на социальную и профессиональную сферы.
- Психофизиологические тесты:
- Оценка вариабельности сердечного ритма как показателя вегетативного баланса.
- Анализ уровня кортизола и других биомаркеров стресса.
Терапевтические подходы к психосоматическим аспектам аутоиммунных заболеваний
Лечение психосоматических аспектов аутоиммунных заболеваний требует комплексного подхода:
- Психообразование:
- Информирование пациентов о связи между психологическими факторами и течением заболевания.
- Обучение навыкам самонаблюдения и ведения дневника симптомов.
- Когнитивно-поведенческая терапия (КПТ):
- Работа с дисфункциональными убеждениями о заболевании и лечении.
- Обучение техникам управления стрессом и тревогой.
- Развитие адаптивных копинг-стратегий.
- Техники релаксации и майндфулнес:
- Обучение прогрессивной мышечной релаксации.
- Практика осознанности для снижения стресса и улучшения эмоциональной регуляции.
- Групповая терапия:
- Обмен опытом и взаимная поддержка пациентов с аутоиммунными заболеваниями.
- Работа над социальной адаптацией и преодолением изоляции.
- Психодинамическая терапия:
- Исследование глубинных конфликтов и их связи с заболеванием.
- Работа с эмоциональными аспектами болезни и лечения.
- Семейная терапия:
- Улучшение семейной поддержки и коммуникации.
- Работа с семейными паттернами, влияющими на течение заболевания.
- Психофармакотерапия:
- Применение антидепрессантов и анксиолитиков при сопутствующих психических расстройствах.
- Учет взаимодействия психотропных препаратов с иммуномодулирующей терапией.
«Лечение аутоиммунных заболеваний должно учитывать не только физические симптомы, но и эмоциональное состояние пациента, его социальное окружение и качество жизни.» — Эстер Штернберг
Особенности работы с пациентами с аутоиммунными заболеваниями
При работе с пациентами, страдающими аутоиммунными заболеваниями, важно учитывать следующие аспекты:
- Индивидуальный подход: Учет уникальных особенностей каждого пациента и течения его заболевания.
- Междисциплинарное сотрудничество: Тесное взаимодействие психолога с ревматологом, иммунологом и другими специалистами.
- Долгосрочное сопровождение: Поддержка пациентов на различных этапах заболевания, включая ремиссии и обострения.
- Работа с неопределенностью: Помощь в принятии непредсказуемости течения аутоиммунных заболеваний.
- Поддержка самоэффективности: Развитие у пациентов чувства контроля над заболеванием и его лечением.
Инновационные подходы в психосоматическом лечении аутоиммунных заболеваний
Современные исследования открывают новые перспективы в лечении психосоматических аспектов аутоиммунных заболеваний:
- Нейромодуляция:
- Применение транскраниальной магнитной стимуляции для лечения депрессии и болевого синдрома.
- Использование вагусной стимуляции для регуляции воспалительных процессов.
- Виртуальная реальность:
- Создание виртуальных сред для снижения боли и стресса.
- Использование VR для обучения техникам релаксации и медитации.
- Биологическая обратная связь:
- Обучение пациентов контролю над физиологическими реакциями, связанными со стрессом.
- Использование ВСР-биофидбека для улучшения вегетативного баланса.
- Мобильные приложения:
- Разработка приложений для мониторинга симптомов и их связи с психологическими факторами.
- Создание персонализированных программ управления стрессом и эмоциями.
Для начинающих психологов, интересующихся работой с пациентами с аутоиммунными заболеваниями, важно развивать понимание как психологических, так и медицинских аспектов этих состояний. Это включает изучение основ иммунологии, ревматологии, а также освоение специфических психотерапевтических техник, эффективных при хронических заболеваниях.
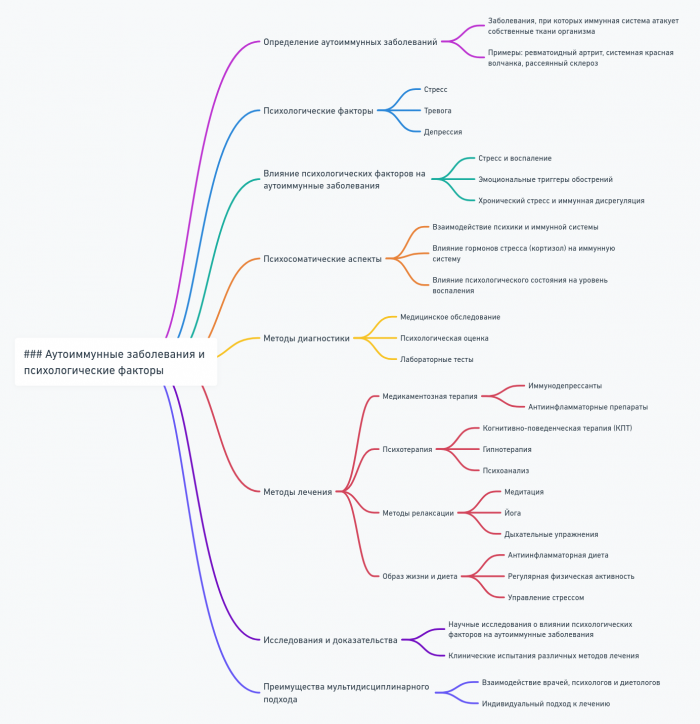
Интеграция психосоматического подхода в лечение аутоиммунных заболеваний открывает новые возможности для улучшения качества жизни пациентов и потенциально может влиять на течение самого заболевания. Это требует от специалистов не только клинических навыков, но и глубокого понимания сложных взаимодействий между психикой и иммунной системой.
В заключение, понимание роли психологических факторов в развитии и течении аутоиммунных заболеваний является ключевым для разработки эффективных стратегий лечения. Комплексный подход, учитывающий как физиологические, так и психологические аспекты, позволяет не только улучшить симптоматику, но и повысить общее качество жизни пациентов. По мере развития исследований в области психонейроиммунологии мы можем ожидать появления все более точных и персонализированных методов лечения, учитывающих уникальный психосоматический профиль каждого пациента с аутоиммунным заболеванием.
Психоонкология
Психоонкология – это междисциплинарная область, изучающая психологические, социальные, поведенческие и этические аспекты онкологических заболеваний. Она фокусируется на двух основных психологических измерениях рака: 1) психологическом влиянии рака на пациентов, их семьи и медицинских работников; и 2) психологических, поведенческих и социальных факторах, которые могут влиять на риск заболевания и выживаемость.
Психологические аспекты онкологических заболеваний
Рак оказывает глубокое влияние на психологическое состояние пациентов и их близких:
- Эмоциональные реакции:
- Шок и отрицание при постановке диагноза.
- Страх, тревога и депрессия в процессе лечения.
- Гнев и чувство несправедливости.
- Изменение образа тела:
- Влияние хирургических вмешательств на самовосприятие.
- Психологическая адаптация к изменениям внешности (например, при химиотерапии).
- Экзистенциальные вопросы:
- Переосмысление жизненных ценностей и приоритетов.
- Страх смерти и поиск смысла.
- Социальные аспекты:
- Изменение социальных ролей и отношений.
- Проблемы стигматизации и изоляции.
«Психоонкология учит нас, что лечение рака – это не только борьба с опухолью, но и забота о душе пациента.» — Джимми Холланд
Психосоциальные факторы и риск развития рака
Хотя прямая причинно-следственная связь между психологическими факторами и развитием рака остается спорной, исследования указывают на некоторые потенциальные взаимосвязи:
- Хронический стресс: Может влиять на иммунную функцию и потенциально повышать риск развития некоторых видов рака.
- Депрессия: Ассоциируется с изменениями в иммунной и эндокринной системах, что может влиять на риск онкологических заболеваний.
- Социальная изоляция: Связана с повышенным риском некоторых видов рака, возможно, из-за влияния на иммунитет и поведение, связанное со здоровьем.
- Личностные факторы: Некоторые исследования указывают на возможную связь между определенными чертами личности (например, подавление эмоций) и риском развития рака, хотя эти данные остаются противоречивыми.
Психологические интервенции в онкологии
Психоонкология предлагает ряд терапевтических подходов для поддержки онкологических пациентов:
- Когнитивно-поведенческая терапия (КПТ):
- Помогает управлять тревогой и депрессией, связанными с диагнозом и лечением.
- Обучает техникам совладания с болью и другими симптомами.
- Mindfulness-based stress reduction (MBSR):
- Снижает стресс и улучшает качество жизни онкологических пациентов.
- Помогает справиться с хронической болью и усталостью.
- Групповая терапия:
- Предоставляет возможность обмена опытом и взаимной поддержки.
- Снижает чувство изоляции и улучшает социальную адаптацию.
- Арт-терапия:
- Позволяет выразить эмоции, которые трудно вербализовать.
- Способствует снижению тревоги и улучшению настроения.
- Семейная терапия:
- Помогает улучшить коммуникацию в семье онкологического пациента.
- Поддерживает членов семьи в адаптации к изменениям, вызванным болезнью.
Паллиативная помощь и психоонкология
Психоонкология играет важную роль в паллиативной помощи онкологическим пациентам:
- Управление симптомами: Психологические техники для облегчения боли и других физических симптомов.
- Экзистенциальная терапия: Помощь пациентам в поиске смысла и примирении с конечностью жизни.
- Поддержка в принятии решений: Помощь пациентам и их семьям в принятии сложных решений о лечении и уходе в конце жизни.
- Работа с горем: Поддержка семей в процессе переживания утраты.
«В конце жизни важно не только добавить дни к жизни, но и жизнь к дням.» — Сесили Сондерс
Психосоциальные аспекты выживания после рака
Психоонкология также занимается поддержкой людей, переживших рак:
- Страх рецидива: Работа с тревогой о возвращении заболевания.
- Посттравматический рост: Помощь в нахождении позитивных изменений, возникших в результате опыта болезни.
- Социальная реинтеграция: Поддержка в возвращении к работе и социальной жизни.
- Сексуальность и интимность: Помощь в адаптации к изменениям в сексуальной жизни после лечения рака.
Инновационные подходы в психоонкологии
Современные исследования открывают новые перспективы в психоонкологии:
- Телемедицина:
- Дистанционное консультирование и поддержка пациентов.
- Онлайн-группы поддержки для пациентов из отдаленных регионов.
- Виртуальная реальность:
- Использование VR для снижения тревоги и боли во время процедур.
- VR-программы для релаксации и медитации.
- Мобильные приложения:
- Приложения для мониторинга симптомов и эмоционального состояния.
- Программы самопомощи и управления стрессом.
- Психонейроиммунология:
- Изучение влияния психологических интервенций на иммунную функцию у онкологических пациентов.
- Разработка интегративных подходов, сочетающих психологическую поддержку и иммунотерапию.
Для начинающих психологов, интересующихся психоонкологией, важно развивать не только психологические навыки, но и базовое понимание онкологии, методов лечения рака и их побочных эффектов. Это включает изучение основ онкологии, паллиативной помощи, а также освоение специфических психотерапевтических техник, эффективных при работе с онкологическими пациентами.
Работа в области психоонкологии требует от специалиста эмоциональной устойчивости, способности справляться с тяжелыми темами смерти и утраты, а также умения поддерживать собственное психологическое благополучие. Важно развивать навыки самопомощи и регулярно обращаться за супервизией.
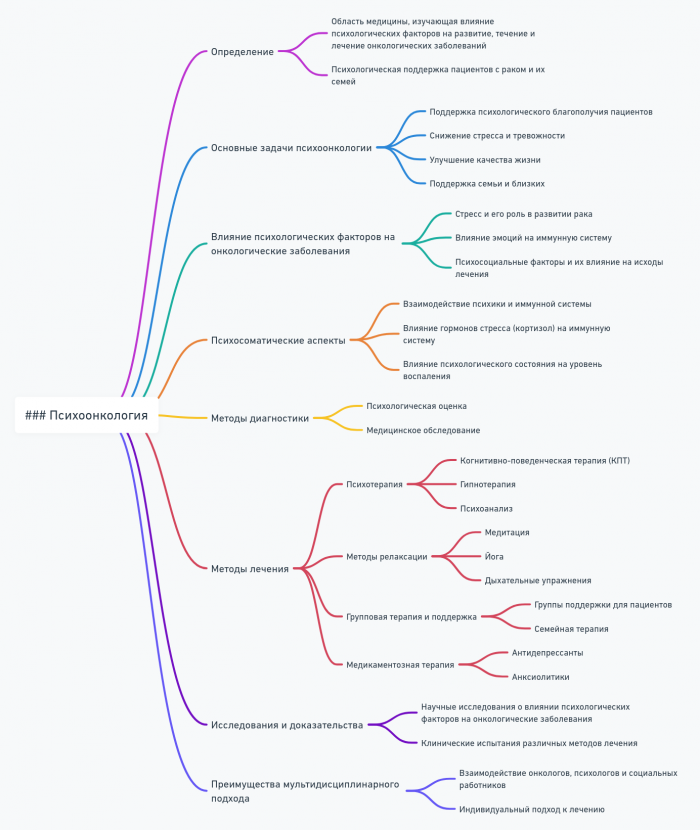
Интеграция психоонкологии в стандартную онкологическую помощь открывает новые возможности для улучшения качества жизни пациентов, повышения эффективности лечения и поддержки семей, столкнувшихся с раком. Это требует тесного сотрудничества между психологами, онкологами, медсестрами и другими специалистами, участвующими в лечении и уходе за онкологическими пациентами.
В заключение, психоонкология играет критически важную роль в комплексном подходе к лечению рака, обеспечивая не только медицинскую, но и психологическую поддержку пациентов и их близких на всех этапах заболевания – от диагностики до выживания или паллиативной помощи. По мере развития исследований в этой области мы можем ожидать появления все более эффективных и персонализированных методов психологической поддержки, учитывающих уникальные потребности каждого пациента и его семьи в контексте онкологического заболевания.
Психосоматика у детей и подростков
Психосоматические расстройства у детей и подростков представляют собой особую область в психосоматической медицине, требующую специфического подхода с учетом особенностей развития и семейного контекста. Понимание психосоматических проявлений в этой возрастной группе критически важно для раннего выявления проблем и эффективного вмешательства.
Особенности психосоматики в детском и подростковом возрасте
Психосоматические расстройства у детей и подростков имеют ряд специфических характеристик:
- Возрастная специфика симптомов: Проявления могут различаться в зависимости от возраста и стадии развития ребенка.
- Влияние семейной системы: Семейные отношения и паттерны играют ключевую роль в формировании и поддержании симптомов.
- Ограниченные возможности вербализации: Особенно у маленьких детей, что может приводить к соматизации эмоциональных проблем.
- Влияние школьной среды: Академический стресс и социальные взаимодействия в школе могут быть значимыми факторами.
- Развивающаяся нервная система: Незрелость регуляторных систем может способствовать более выраженным психосоматическим реакциям.
Основные психосоматические расстройства у детей и подростков
Рассмотрим наиболее распространенные психосоматические проявления в этой возрастной группе:
- Функциональные абдоминальные боли:
- Часто связаны с тревогой и стрессом в школе или семье.
- Могут проявляться как рецидивирующие боли в животе без органической причины.
- Головные боли напряжения:
- Ассоциированы с академическим стрессом и семейными конфликтами.
- Часто сопровождаются другими соматическими симптомами.
- Психогенные неэпилептические приступы:
- Могут имитировать эпилептические припадки, но имеют психологическую природу.
- Часто связаны с травматическим опытом или сильным стрессом.
- Соматоформные расстройства:
- Множественные физические жалобы без явной медицинской причины.
- Часто сопровождаются тревогой и депрессивными симптомами.
- Расстройства пищевого поведения:
- Анорексия, булимия и другие нарушения питания, часто имеющие психосоматический компонент.
- Тесно связаны с образом тела и самооценкой.
«Ребенок часто говорит телом то, что не может выразить словами.» — Д.В. Винникотт
Диагностика психосоматических расстройств у детей и подростков
Диагностический процесс требует комплексного подхода:
- Мультидисциплинарная оценка: Сотрудничество педиатров, психологов и других специалистов.
- Тщательный сбор анамнеза: Включая историю развития, семейный анамнез и социальную ситуацию.
- Психологическая оценка: Использование возрастно-соответствующих методик для оценки эмоционального состояния и поведения.
- Семейная диагностика: Оценка семейных отношений и паттернов взаимодействия.
- Школьная информация: Сбор данных об академической успеваемости и социальной адаптации в школе.
Терапевтические подходы в детской и подростковой психосоматике
Лечение психосоматических расстройств у детей и подростков требует комплексного и возрастно-соответствующего подхода:
- Когнитивно-поведенческая терапия (КПТ):
- Адаптированная для детей и подростков, с использованием игровых и творческих техник.
- Обучение навыкам управления стрессом и эмоциями.
- Работа с дисфункциональными мыслями и убеждениями о симптомах.
- Семейная терапия:
- Работа с семейной системой для изменения паттернов, поддерживающих симптомы.
- Улучшение коммуникации и эмоциональной поддержки в семье.
- Арт-терапия и игровая терапия:
- Использование невербальных способов выражения эмоций и переживаний.
- Особенно эффективны для маленьких детей и подростков, испытывающих трудности с вербализацией.
- Релаксационные техники:
- Обучение дыхательным упражнениям и прогрессивной мышечной релаксации.
- Адаптация техник майндфулнес для детей и подростков.
- Психоэдукация:
- Информирование детей, подростков и их родителей о природе психосоматических симптомов.
- Обучение распознаванию связи между эмоциями и физическими ощущениями.
- Групповая терапия:
- Создание поддерживающей среды для обмена опытом с ровесниками.
- Развитие социальных навыков и уверенности в себе.
Особенности работы с различными возрастными группами
Подход к психосоматическим расстройствам должен учитывать возрастные особенности:
- Дошкольники (3-6 лет):
- Использование игровых методик и сказкотерапии.
- Активное вовлечение родителей в терапевтический процесс.
- Младшие школьники (7-11 лет):
- Сочетание игровых и когнитивных техник.
- Работа с школьной адаптацией и академическим стрессом.
- Подростки (12-18 лет):
- Фокус на автономии и формировании идентичности.
- Работа с проблемами самооценки и социальных отношений.
«Работа с детьми и подростками – это не просто уменьшенная версия работы со взрослыми, это совершенно другой мир, требующий уникального подхода и понимания.» — Вайолет Оклендер
Профилактика психосоматических расстройств у детей и подростков
Профилактические меры играют ключевую роль в предотвращении развития психосоматических проблем:
- Раннее выявление факторов риска: Скрининг на наличие эмоциональных проблем и стрессовых факторов.
- Развитие эмоционального интеллекта: Обучение детей распознаванию и выражению эмоций.
- Работа со школами: Внедрение программ по управлению стрессом и развитию социально-эмоциональных навыков.
- Поддержка родителей: Обучение родителей навыкам эмоциональной поддержки и эффективной коммуникации.
- Пропаганда здорового образа жизни: Акцент на важности сбалансированного питания, физической активности и здорового сна.
Инновационные подходы в детской и подростковой психосоматике
Современные исследования открывают новые перспективы в работе с психосоматическими расстройствами у детей и подростков:
- Телемедицина:
- Дистанционные консультации для детей из отдаленных районов.
- Онлайн-группы поддержки для подростков.
- Мобильные приложения:
- Игровые приложения для обучения управлению стрессом.
- Приложения для мониторинга симптомов и настроения.
- Виртуальная реальность:
- VR-программы для экспозиционной терапии при тревожных расстройствах.
- Виртуальные среды для обучения релаксации.
- Биологическая обратная связь:
- Использование игровых интерфейсов для обучения саморегуляции.
- Портативные устройства для мониторинга физиологических реакций на стресс.
Для начинающих психологов, работающих с детьми и подростками с психосоматическими расстройствами, важно развивать не только клинические навыки, но и глубокое понимание детского развития, семейной динамики и особенностей детской психопатологии. Это включает изучение основ педиатрии, детской психологии и семейной терапии.
Работа в области детской и подростковой психосоматики требует особой чувствительности к потребностям ребенка, умения устанавливать контакт и создавать безопасное терапевтическое пространство. Важно также развивать навыки эффективной коммуникации с родителями и другими значимыми взрослыми в жизни ребенка.
Интеграция психосоматического подхода в педиатрическую практику открывает новые возможности для раннего выявления и эффективного лечения психологических проблем, маскирующихся под соматические симптомы. Это требует тесного сотрудничества между психологами, педиатрами, школьными специалистами и семьями.
В заключение, понимание и лечение психосоматических расстройств у детей и подростков представляет собой сложную, но крайне важную задачу. Своевременное выявление и адекватное лечение этих состояний не только облегчает текущие симптомы, но и может предотвратить развитие более серьезных проблем во взрослом возрасте. По мере развития исследований в этой области мы можем ожидать появления все более эффективных и персонализированных методов диагностики и лечения, учитывающих уникальные потребности каждого ребенка и подростка в контексте их развития и социального окружения.
Психосоматические аспекты в гериатрии
Психосоматические расстройства у пожилых людей представляют собой особую область в психосоматической медицине, требующую специфического подхода с учетом возрастных изменений, сопутствующих заболеваний и социальных факторов. Понимание психосоматических аспектов в гериатрии критически важно для обеспечения качественной и комплексной медицинской помощи пожилым пациентам.
Особенности психосоматики в пожилом возрасте
Психосоматические расстройства у пожилых людей имеют ряд специфических характеристик:
- Коморбидность: Частое сочетание психосоматических симптомов с хроническими соматическими заболеваниями.
- Атипичная презентация: Симптомы могут проявляться нетипично, что затрудняет диагностику.
- Социальная изоляция: Влияние одиночества и потери социальных связей на развитие психосоматических проблем.
- Когнитивные изменения: Влияние возрастных когнитивных нарушений на восприятие и выражение симптомов.
- Полипрагмазия: Сложности, связанные с одновременным приемом множества лекарственных препаратов.
Основные психосоматические проявления в гериатрии
Рассмотрим наиболее распространенные психосоматические состояния у пожилых людей:
- Депрессия с соматическими симптомами:
- Часто проявляется через физические жалобы (боли, нарушения сна, потеря аппетита).
- Может маскироваться под различные соматические заболевания.
- Тревожные расстройства:
- Проявляются через соматические симптомы (сердцебиение, одышка, головокружение).
- Часто связаны с страхом падений и потери независимости.
- Хроническая боль:
- Тесная связь с депрессией и тревогой.
- Влияние психологических факторов на восприятие и управление болью.
- Нарушения сна:
- Часто имеют психосоматическую природу.
- Связаны с тревогой, депрессией и изменениями циркадных ритмов.
- Функциональные желудочно-кишечные расстройства:
- Влияние стресса и эмоциональных факторов на симптомы ЖКТ.
- Сложности дифференциальной диагностики с органическими заболеваниями.
«Старость – это не болезнь, а этап жизни, требующий особого понимания и подхода.» — Бернард Лоун
Диагностика психосоматических расстройств у пожилых людей
Диагностический процесс в гериатрической психосоматике требует комплексного подхода:
- Мультидисциплинарная оценка: Сотрудничество гериатров, психиатров, неврологов и других специалистов.
- Тщательный сбор анамнеза: Учет жизненной истории, потерь и стрессовых событий.
- Оценка когнитивного статуса: Использование скрининговых тестов (например, MMSE, MoCA).
- Психологическая оценка: Применение специфических для пожилого возраста шкал депрессии и тревоги.
- Функциональная оценка: Анализ повседневной активности и уровня независимости.
- Социальная оценка: Изучение социальной поддержки и условий жизни.
Терапевтические подходы в гериатрической психосоматике
Лечение психосоматических расстройств у пожилых людей требует комплексного и индивидуализированного подхода:
- Психотерапия:
- Адаптированная когнитивно-поведенческая терапия с учетом когнитивных особенностей пожилых людей.
- Интерперсональная терапия, фокусирующаяся на текущих отношениях и социальных ролях.
- Терапия воспоминаниями, помогающая интегрировать жизненный опыт.
- Фармакотерапия:
- Осторожное применение антидепрессантов с учетом возможных взаимодействий с другими препаратами.
- Использование анксиолитиков с минимальным риском привыкания и падений.
- Учет возрастных изменений в фармакокинетике и фармакодинамике.
- Немедикаментозные методы:
- Программы физической активности, адаптированные для пожилых людей.
- Техники релаксации и майндфулнес, учитывающие возможные физические ограничения.
- Арт-терапия и музыкотерапия для эмоциональной экспрессии и когнитивной стимуляции.
- Социальная поддержка:
- Групповая терапия для снижения социальной изоляции.
- Вовлечение семьи и ухаживающих лиц в терапевтический процесс.
- Помощь в адаптации к изменениям в социальных ролях и статусе.
- Образовательные программы:
- Психоэдукация по вопросам психического здоровья в пожилом возрасте.
- Обучение навыкам самопомощи и управления хроническими состояниями.
Особенности работы с пожилыми пациентами
При работе с пожилыми людьми с психосоматическими расстройствами важно учитывать следующие аспекты:
- Уважение к автономии: Поддержка независимости и самостоятельности в принятии решений.
- Учет сенсорных нарушений: Адаптация коммуникации с учетом возможных проблем со слухом или зрением.
- Терпение и гибкость: Готовность адаптировать темп и формат терапии к потребностям пациента.
- Культурная чувствительность: Учет культурных и генерационных особенностей в восприятии психического здоровья.
- Внимание к этическим вопросам: Особое внимание к вопросам конфиденциальности и информированного согласия.
«В работе с пожилыми людьми важно не только лечить болезнь, но и заботиться о человеке в целом, уважая его жизненный опыт и мудрость.» — Роберт Н. Батлер
Профилактика психосоматических расстройств в пожилом возрасте
Профилактические меры играют ключевую роль в поддержании психосоматического здоровья пожилых людей:
- Поддержание физической активности: Регулярные упражнения, адаптированные к возможностям пожилых людей.
- Когнитивная стимуляция: Занятия, поддерживающие умственную активность и пластичность мозга.
- Социальная вовлеченность: Поощрение участия в общественной жизни и поддержание социальных связей.
- Здоровое питание: Диета, учитывающая возрастные изменения и потребности организма.
- Управление стрессом: Обучение техникам релаксации и копинг-стратегиям.
- Регулярные медицинские осмотры: Раннее выявление и лечение соматических и психических проблем.
Инновационные подходы в гериатрической психосоматике
Современные исследования открывают новые перспективы в работе с психосоматическими расстройствами у пожилых людей:
- Телемедицина:
- Дистанционный мониторинг состояния пациентов.
- Онлайн-консультации для малоподвижных пациентов.
- Виртуальная реальность:
- VR-программы для когнитивной стимуляции.
- Виртуальные путешествия для пациентов с ограниченной мобильностью.
- Роботизированные помощники:
- Использование роботов для социального взаимодействия и поддержки.
- Автоматизированные системы напоминания о приеме лекарств.
- Персонализированная медицина:
- Генетическое профилирование для индивидуализации фармакотерапии.
- Биомаркеры для раннего выявления психосоматических расстройств.
Для начинающих психологов, работающих в области гериатрической психосоматики, важно развивать не только клинические навыки, но и глубокое понимание процессов старения, гериатрических синдромов и социальных аспектов жизни пожилых людей. Это включает изучение основ гериатрии, геронтопсихологии и социальной геронтологии.
Работа с пожилыми пациентами требует особой эмпатии, терпения и уважения к жизненному опыту. Важно развивать навыки эффективной коммуникации с пожилыми людьми, их семьями и ухаживающими лицами, а также умение работать в междисциплинарной команде.
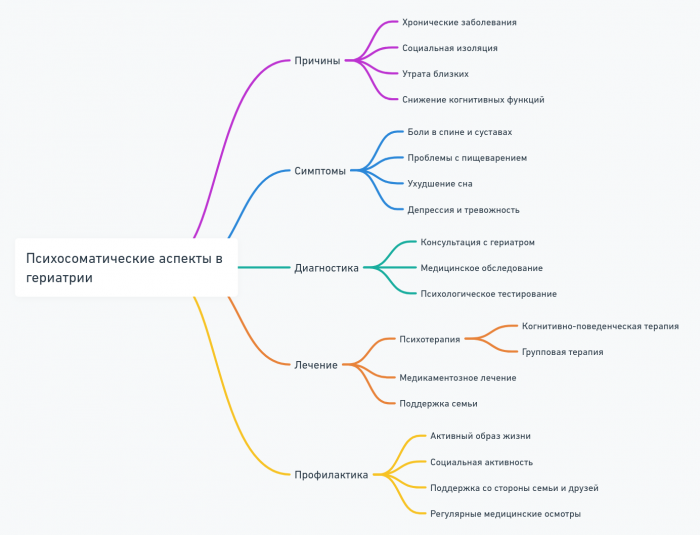
Интеграция психосоматического подхода в гериатрическую практику открывает новые возможности для улучшения качества жизни пожилых людей, снижения бремени хронических заболеваний и поддержания функциональной независимости. Это требует тесного сотрудничества между психологами, гериатрами, социальными работниками и другими специалистами, участвующими в уходе за пожилыми пациентами.
В заключение, понимание и лечение психосоматических расстройств у пожилых людей представляет собой сложную, но крайне важную задачу в контексте старения населения. Комплексный подход, учитывающий биологические, психологические и социальные аспекты старения, позволяет не только облегчить симптомы, но и повысить общее качество жизни пожилых пациентов. По мере развития исследований в этой области мы можем ожидать появления все более эффективных и персонализированных методов диагностики и лечения, учитывающих уникальные потребности и особенности каждого пожилого пациента.
Культурные аспекты психосоматики
Культурные факторы играют значительную роль в формировании, выражении и восприятии психосоматических симптомов. Понимание культурных аспектов психосоматики критически важно для эффективной диагностики и лечения в современном мультикультурном обществе.
Влияние культуры на психосоматические проявления
Культура оказывает многостороннее влияние на психосоматические процессы:
- Выражение симптомов: Различные культуры имеют свои «идиомы дистресса» — культурно-специфические способы выражения эмоционального страдания через физические симптомы.
- Интерпретация симптомов: Культурные верования и традиции влияют на то, как люди понимают и объясняют свои физические ощущения.
- Стигматизация: Отношение к психическим расстройствам и их стигматизация варьируются в разных культурах, влияя на склонность к соматизации.
- Копинг-стратегии: Культурные нормы определяют приемлемые способы совладания со стрессом и эмоциональными проблемами.
- Отношение к медицине: Культурные традиции влияют на отношение к западной медицине и альтернативным методам лечения.
Культурно-специфические психосоматические синдромы
Существует ряд культурно-специфических синдромов, которые имеют психосоматическую природу:
- Синдром «коро»:
- Распространен в Юго-Восточной Азии.
- Характеризуется острым страхом, что половые органы втягиваются в тело, что приведет к смерти.
- «Суcто» (Susto):
- Встречается в латиноамериканских культурах.
- Связан с верой в «потерю души» после сильного испуга, проявляется различными соматическими симптомами.
- «Атака нервов» (Ataque de nervios):
- Характерна для латиноамериканской культуры.
- Проявляется как острая эмоциональная реакция с соматическими симптомами (тремор, обмороки).
- «Синдром мозга фах» (Brain fag):
- Распространен в Западной Африке.
- Связан с интенсивными умственными усилиями, проявляется головными болями и трудностями концентрации.
«Культура не только влияет на то, как мы выражаем наши эмоции, но и на то, как мы переживаем их в нашем теле.» — Артур Клейнман
Культурные особенности диагностики психосоматических расстройств
При диагностике психосоматических расстройств в мультикультурном контексте важно учитывать следующие аспекты:
- Культурная формулировка: Использование структурированного подхода для оценки культурного контекста симптомов.
- Языковые барьеры: Учет возможных трудностей в описании симптомов на неродном языке.
- Невербальная коммуникация: Внимание к культурным особенностям невербального выражения эмоций и дискомфорта.
- Нормативные представления: Понимание культурных норм относительно здоровья, болезни и эмоционального выражения.
- Семейная динамика: Учет роли семьи в различных культурах при оценке симптомов и их контекста.
Культурно-сенситивные терапевтические подходы
Эффективное лечение психосоматических расстройств требует адаптации терапевтических подходов к культурному контексту пациента:
- Интеграция традиционных практик:
- Включение элементов традиционной медицины и целительства, если это важно для пациента.
- Уважительное отношение к культурным объяснительным моделям болезни.
- Адаптация психотерапевтических техник:
- Модификация когнитивно-поведенческих техник с учетом культурных особенностей мышления и поведения.
- Использование культурно-специфических метафор и примеров в терапии.
- Работа с семьей и сообществом:
- Вовлечение членов семьи в терапевтический процесс, если это соответствует культурным нормам.
- Сотрудничество с лидерами сообщества и религиозными авторитетами.
- Культурно-сенситивная фармакотерапия:
- Учет культурных различий в метаболизме лекарств и ответе на лечение.
- Внимание к культурным верованиям о медикаментах и их побочных эффектах.
- Использование культурных ресурсов:
- Применение арт-терапии с использованием культурно-значимых форм искусства.
- Интеграция традиционных практик релаксации и медитации.
Культурная компетентность специалистов
Развитие культурной компетентности является ключевым для эффективной работы с психосоматическими расстройствами в мультикультурном контексте:
- Самоосознание: Понимание собственных культурных предубеждений и стереотипов.
- Знание: Изучение культурных особенностей различных групп пациентов.
- Навыки: Развитие способности эффективно коммуницировать и работать с пациентами из разных культур.
- Гибкость: Готовность адаптировать свой подход к культурному контексту пациента.
- Уважение: Признание ценности и уникальности каждой культуры.
«Культурная компетентность – это не конечная точка, а постоянный процесс обучения и адаптации.» — Джозеф Бетанкур
Этические аспекты культурно-сенситивной психосоматической практики
Работа с культурными аспектами психосоматики поднимает ряд важных этических вопросов:
- Баланс уважения к культуре и медицинской этики: Как действовать, когда культурные практики могут нанести вред здоровью пациента?
- Конфиденциальность: Учет культурных норм относительно раскрытия информации членам семьи.
- Информированное согласие: Обеспечение понимания процедур и лечения с учетом культурных и языковых барьеров.
- Культурная апроприация: Избегание неуместного использования культурных практик в терапии.
- Равенство доступа: Обеспечение равного доступа к качественной помощи для пациентов из разных культурных групп.
Исследования и перспективы
Изучение культурных аспектов психосоматики остается активной областью исследований:
- Кросс-культурные исследования:
- Сравнительные исследования психосоматических проявлений в разных культурах.
- Изучение универсальных и культурно-специфических механизмов соматизации.
- Нейробиология и культура:
- Исследование влияния культурных факторов на нейробиологические процессы, связанные с психосоматическими симптомами.
- Изучение культурных различий в обработке эмоциональной информации мозгом.
- Разработка культурно-адаптированных инструментов:
- Создание и валидация диагностических инструментов, учитывающих культурные особенности.
- Разработка культурно-специфических методов оценки эффективности лечения.
- Интеграция традиционных и современных подходов:
- Исследование эффективности комбинированных подходов, сочетающих западную медицину и традиционные практики.
- Изучение механизмов действия традиционных методов лечения психосоматических расстройств.
Для начинающих психологов, работающих в области культурных аспектов психосоматики, важно развивать не только клинические навыки, но и глубокое понимание культурной антропологии, социологии и этнопсихологии. Это включает изучение различных культурных систем верований о здоровье и болезни, а также развитие навыков межкультурной коммуникации.
Работа с культурными аспектами психосоматики требует от специалиста постоянного саморазвития, открытости к новому опыту и готовности пересматривать собственные убеждения. Важно развивать навыки культурной эмпатии, умение слушать и понимать пациентов с различным культурным бэкграундом.
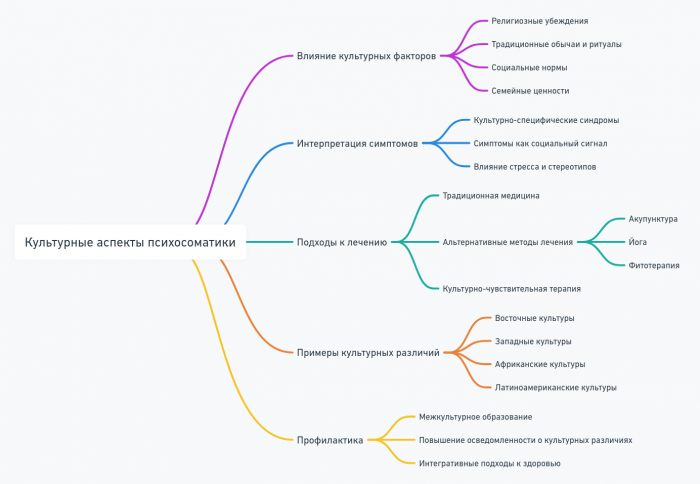
Интеграция культурно-сенситивного подхода в психосоматическую практику открывает новые возможности для повышения эффективности диагностики и лечения, а также для улучшения доступности и качества помощи для пациентов из различных культурных групп. Это требует не только индивидуальных усилий специалистов, но и системных изменений в организации здравоохранения и медицинского образования.
В заключение, понимание культурных аспектов психосоматики является критически важным в современном глобализированном мире. Учет культурного контекста позволяет не только более точно диагностировать и эффективно лечить психосоматические расстройства, но и способствует развитию более инклюзивного и гуманистического подхода в медицине и психологии. По мере развития исследований в этой области мы можем ожидать появления более тонких и нюансированных подходов к пониманию взаимодействия культуры, психики и тела в контексте здоровья и болезни.
Современные исследования в области психосоматики
Психосоматика как область исследований продолжает активно развиваться, интегрируя новейшие достижения в нейронауках, иммунологии, эндокринологии и психологии. Современные исследования в этой области расширяют наше понимание сложных взаимосвязей между психикой и телом, открывая новые перспективы для диагностики и лечения психосоматических расстройств.
Ключевые направления исследований
Рассмотрим основные направления современных исследований в области психосоматики:
- Нейровизуализация и психосоматика:
- Использование функциональной МРТ для изучения мозговых механизмов психосоматических симптомов.
- Исследование нейропластичности в контексте психосоматических расстройств.
- Изучение структурных изменений мозга при хронических психосоматических состояниях.
- Психонейроиммунология:
- Изучение влияния психологического стресса на иммунную функцию.
- Исследование роли воспаления в развитии психосоматических симптомов.
- Анализ влияния психотерапии на иммунологические показатели.
- Микробиом и психосоматика:
- Исследование связи между составом кишечной микробиоты и психосоматическими симптомами.
- Изучение оси «кишечник-мозг» в контексте психосоматических расстройств.
- Разработка пробиотических интервенций для лечения психосоматических состояний.
- Генетика и эпигенетика:
- Поиск генетических маркеров уязвимости к психосоматическим расстройствам.
- Изучение эпигенетических механизмов влияния стресса на экспрессию генов.
- Исследование роли генетических факторов в индивидуальных различиях реакции на стресс.
«Современные исследования в психосоматике показывают, что грань между ‘психическим’ и ‘соматическим’ становится все более размытой.» — Эстер Штернберг
Инновационные методы исследований
Развитие технологий открывает новые возможности для исследований в области психосоматики:
- Биосенсоры и носимые устройства: Позволяют собирать данные о физиологических реакциях в реальном времени.
- Машинное обучение и большие данные: Помогают выявлять сложные паттерны взаимосвязей между психологическими и физиологическими параметрами.
- Виртуальная реальность: Используется для создания контролируемых стрессовых ситуаций в исследовательских целях.
- Оптогенетика: Позволяет изучать причинно-следственные связи между активностью конкретных нейронных цепей и психосоматическими симптомами (на моделях животных).
Ключевые области исследований психосоматических расстройств
Рассмотрим некоторые специфические области, где ведутся активные исследования:
- Хроническая боль:
- Изучение нейропластических изменений при хронической боли.
- Исследование роли психологических факторов в центральной сенситизации.
- Разработка новых методов нейромодуляции для лечения хронической боли.
- Функциональные желудочно-кишечные расстройства:
- Исследование роли оси «мозг-кишечник-микробиота» в развитии симптомов.
- Изучение влияния психологического стресса на моторику и чувствительность ЖКТ.
- Разработка таргетных психологических интервенций для лечения СРК и функциональной диспепсии.
- Сердечно-сосудистые психосоматические расстройства:
- Исследование психологических механизмов такоцубо-кардиомиопатии.
- Изучение влияния хронического стресса на развитие атеросклероза.
- Разработка программ управления стрессом для профилактики сердечно-сосудистых заболеваний.
- Психодерматология:
- Исследование нейроиммунных механизмов влияния стресса на кожные заболевания.
- Изучение эффективности mindfulness-практик в лечении психосоматических кожных расстройств.
- Разработка биомаркеров для оценки психологического компонента в дерматологических заболеваниях.
Трансляционные исследования
Важным трендом являются трансляционные исследования, направленные на быстрое внедрение научных открытий в клиническую практику:
- Разработка персонализированных подходов к лечению: На основе генетических, эпигенетических и психосоциальных маркеров.
- Создание интегративных моделей лечения: Объединяющих психологические, фармакологические и физиотерапевтические методы.
- Оценка эффективности комплементарных и альтернативных методов: Изучение механизмов действия акупунктуры, медитации, йоги в контексте психосоматики.
- Разработка новых психотерапевтических протоколов: Основанных на последних нейробиологических открытиях.
Методологические вызовы в исследованиях психосоматики
Современные исследования в области психосоматики сталкиваются с рядом методологических вызовов:
- Сложность изучаемых явлений:
- Необходимость учета множества взаимодействующих факторов.
- Трудности в изоляции отдельных переменных.
- Проблемы измерения:
- Субъективность многих психосоматических симптомов.
- Необходимость разработки валидных и надежных инструментов оценки.
- Этические аспекты:
- Ограничения в проведении экспериментальных исследований на людях.
- Вопросы конфиденциальности при сборе больших объемов персональных данных.
- Интерпретация результатов:
- Сложности в установлении причинно-следственных связей.
- Необходимость учета культурных и индивидуальных различий.
«Исследования в психосоматике требуют не только междисциплинарного подхода, но и новых парадигм мышления о здоровье и болезни.» — Джордж Энгель
Перспективные направления будущих исследований
На основе текущих тенденций можно выделить несколько перспективных направлений для будущих исследований:
- Интегративная системная биология: Изучение психосоматических процессов на молекулярном, клеточном и системном уровнях одновременно.
- Хронобиология психосоматических расстройств: Исследование роли циркадных ритмов в развитии и течении психосоматических симптомов.
- Социальная нейронаука: Изучение влияния социальных факторов на нейробиологические механизмы психосоматических расстройств.
- Психосоматика в контексте искусственного интеллекта: Разработка алгоритмов для ранней диагностики и прогнозирования течения психосоматических расстройств.
- Нанотехнологии в психосоматике: Создание таргетных методов доставки лекарств и нейромодуляции.
Значение современных исследований для клинической практики
Результаты современных исследований имеют важное значение для клинической практики в области психосоматики:
- Улучшение диагностики:
- Разработка более точных диагностических критериев.
- Создание объективных биомаркеров психосоматических расстройств.
- Персонализация лечения:
- Подбор терапии на основе индивидуальных генетических и психосоциальных профилей.
- Прогнозирование эффективности различных методов лечения.
- Разработка новых терапевтических подходов:
- Создание таргетных психологических интервенций.
- Развитие нефармакологических методов лечения.
- Профилактика:
- Выявление факторов риска развития психосоматических расстройств.
- Разработка эффективных стратегий первичной профилактики.
Для начинающих психологов, интересующихся исследованиями в области психосоматики, важно развивать не только клинические навыки, но и компетенции в области научной методологии, статистики и критического анализа научной литературы. Это включает понимание принципов планирования исследований, методов сбора и анализа данных, а также умение интерпретировать результаты с учетом ограничений исследований.
Участие в исследовательской деятельности может включать различные аспекты: от помощи в сборе данных до разработки собственных исследовательских проектов. Важно развивать навыки междисциплинарного сотрудничества, так как современные исследования в психосоматике часто требуют взаимодействия специалистов из разных областей.
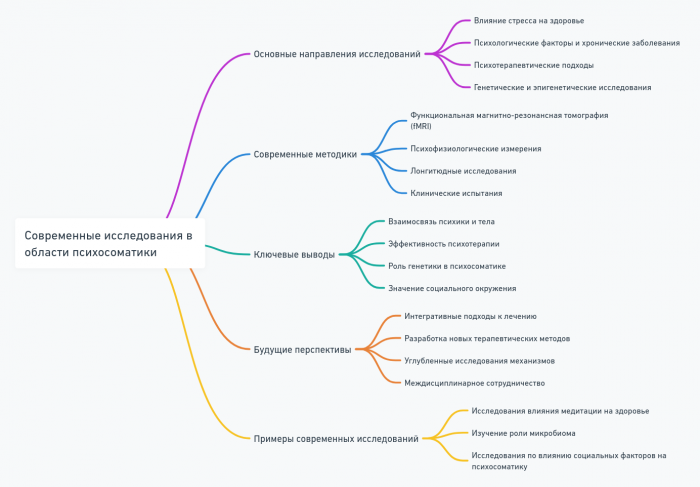
Интеграция исследовательского подхода в клиническую практику позволяет постоянно совершенствовать методы диагностики и лечения, основываясь на последних научных данных. Это требует от специалистов навыков критического мышления, умения анализировать и применять результаты исследований в своей работе.
В заключение, современные исследования в области психосоматики открывают новые горизонты в понимании сложных взаимосвязей между психикой и телом. Они не только расширяют наши теоретические знания, но и предлагают инновационные подходы к диагностике, лечению и профилактике психосоматических расстройств. По мере развития технологий и методологии исследований мы можем ожидать все более глубокого понимания механизмов психосоматических процессов, что в конечном итоге приведет к разработке более эффективных и персонализированных методов помощи пациентам с психосоматическими расстройствами.
Будущее психосоматической медицины
Психосоматическая медицина находится на пороге значительных трансформаций, обусловленных стремительным развитием технологий, углублением наших знаний о взаимосвязях между психикой и телом, а также изменениями в социальной и культурной среде. Рассмотрим основные тенденции и перспективы, которые могут определить будущее этой области.
Технологические инновации
Технологический прогресс открывает новые возможности для диагностики, мониторинга и лечения психосоматических расстройств:
- Искусственный интеллект и машинное обучение:
- Разработка алгоритмов для раннего выявления психосоматических расстройств на основе анализа больших данных.
- Персонализированное прогнозирование течения заболеваний и эффективности лечения.
- Автоматизированная интерпретация результатов нейровизуализации и других диагностических тестов.
- Виртуальная и дополненная реальность:
- Создание иммерсивных терапевтических сред для лечения психосоматических расстройств.
- Разработка VR-программ для обучения пациентов техникам управления стрессом и болью.
- Использование AR для визуализации связей между психологическими состояниями и физиологическими реакциями.
- Нейротехнологии:
- Развитие методов неинвазивной нейромодуляции для лечения психосоматических симптомов.
- Создание интерфейсов мозг-компьютер для управления психосоматическими реакциями.
- Использование оптогенетики для изучения и модуляции нейронных цепей, связанных с психосоматическими процессами.
- Носимые устройства и биосенсоры:
- Разработка миниатюрных сенсоров для непрерывного мониторинга физиологических и психологических параметров.
- Создание систем обратной связи в реальном времени для управления стрессом и психосоматическими симптомами.
- Интеграция данных с носимых устройств в системы электронных медицинских карт для комплексной оценки состояния пациента.
«Будущее психосоматической медицины лежит на пересечении высоких технологий и глубокого понимания человеческой природы.» — Антонио Дамасио
Интеграция и междисциплинарность
Будущее психосоматической медицины будет характеризоваться усилением междисциплинарного подхода:
- Интеграция с системной биологией: Изучение психосоматических процессов на всех уровнях организации живых систем.
- Сближение с персонализированной медициной: Разработка индивидуализированных подходов к диагностике и лечению на основе генетических, эпигенетических и психосоциальных факторов.
- Усиление роли социальных наук: Более глубокое изучение влияния социальных и культурных факторов на психосоматические процессы.
- Интеграция с экологической психологией: Исследование влияния окружающей среды на психосоматическое здоровье.
Новые концептуальные модели
Развитие психосоматической медицины потребует пересмотра и обновления теоретических моделей:
- Сетевые модели психосоматических расстройств:
- Рассмотрение симптомов как взаимосвязанных элементов динамической системы.
- Анализ причинно-следственных связей между психологическими и соматическими симптомами.
- Теории воплощенного познания:
- Изучение роли телесного опыта в формировании психических процессов и эмоций.
- Разработка терапевтических подходов, основанных на принципах телесно-ориентированной психотерапии.
- Эволюционные подходы:
- Рассмотрение психосоматических реакций в контексте эволюционной адаптации.
- Изучение индивидуальных различий в психосоматической уязвимости с точки зрения эволюционной психологии.
- Интегративные модели сознания и тела:
- Разработка целостных подходов, преодолевающих картезианский дуализм.
- Интеграция концепций из восточных философских традиций и современной науки о сознании.
Изменения в клинической практике
Будущее психосоматической медицины принесет значительные изменения в клиническую практику:
- Переход к превентивной медицине: Фокус на раннем выявлении и предотвращении психосоматических расстройств.
- Развитие телемедицины: Расширение возможностей дистанционной диагностики и лечения психосоматических состояний.
- Повышение роли пациента: Активное вовлечение пациентов в процесс лечения через мобильные приложения и системы самомониторинга.
- Интеграция комплементарной медицины: Включение доказательных методов альтернативной медицины в стандартные протоколы лечения.
- Развитие групповых онлайн-интервенций: Создание виртуальных терапевтических сообществ для пациентов с психосоматическими расстройствами.
Этические вызовы
Развитие психосоматической медицины поднимает ряд важных этических вопросов:
- Конфиденциальность и защита данных:
- Обеспечение безопасности при сборе и хранении чувствительной психофизиологической информации.
- Регулирование доступа к данным о психосоматическом здоровье в эпоху больших данных.
- Нейроэтика:
- Этические аспекты использования нейромодуляции для лечения психосоматических расстройств.
- Вопросы автономии и информированного согласия при применении технологий, влияющих на мозг.
- Справедливость и доступность:
- Обеспечение равного доступа к высокотехнологичным методам диагностики и лечения.
- Предотвращение усиления социального неравенства в области психосоматического здоровья.
- Ответственность и границы вмешательства:
- Определение границ медицинского вмешательства в психосоматические процессы.
- Вопросы ответственности при использовании AI-систем в диагностике и лечении.
«С великой силой приходит великая ответственность. Будущее психосоматической медицины требует не только технологических инноваций, но и глубокого этического осмысления.» — Питер Паркер (перефразировано)
Образование и подготовка специалистов
Изменения в психосоматической медицине потребуют трансформации системы образования и подготовки специалистов:
- Междисциплинарные образовательные программы: Интеграция знаний из медицины, психологии, нейронаук и информационных технологий.
- Обучение работе с новыми технологиями: Подготовка специалистов к использованию AI, VR и других инновационных инструментов.
- Развитие навыков критического мышления: Умение анализировать и интерпретировать большие объемы данных.
- Акцент на непрерывное образование: Постоянное обновление знаний в быстро развивающейся области.
- Этическая подготовка: Усиление внимания к этическим аспектам психосоматической практики.
Глобальные тенденции и вызовы
Будущее психосоматической медицины будет формироваться под влиянием глобальных тенденций:
- Изменение климата:
- Изучение влияния климатических изменений на психосоматическое здоровье.
- Разработка стратегий адаптации к новым экологическим условиям.
- Глобализация и миграция:
- Исследование психосоматических аспектов адаптации к новым культурным средам.
- Развитие культурно-компетентных подходов в психосоматической медицине.
- Цифровизация общества:
- Изучение влияния цифровых технологий на психосоматическое здоровье.
- Разработка стратегий профилактики «цифрового стресса» и связанных с ним психосоматических проблем.
- Старение населения:
- Фокус на психосоматические аспекты здорового старения.
- Разработка методов поддержания психосоматического здоровья в пожилом возрасте.
Для начинающих психологов, интересующихся будущим психосоматической медицины, важно развивать не только клинические навыки, но и широкий междисциплинарный кругозор. Это включает знакомство с основами нейронаук, генетики, информационных технологий и даже философии науки. Важно также развивать навыки адаптации к быстро меняющимся условиям и технологиям.
Будущие специалисты в области психосоматики должны быть готовы к постоянному обучению и переобучению, так как темпы развития этой области будут только ускоряться. Важно также развивать навыки критического мышления и этического анализа, чтобы делать обзор сложных вопросов, возникающих на пересечении технологий и человеческого опыта.
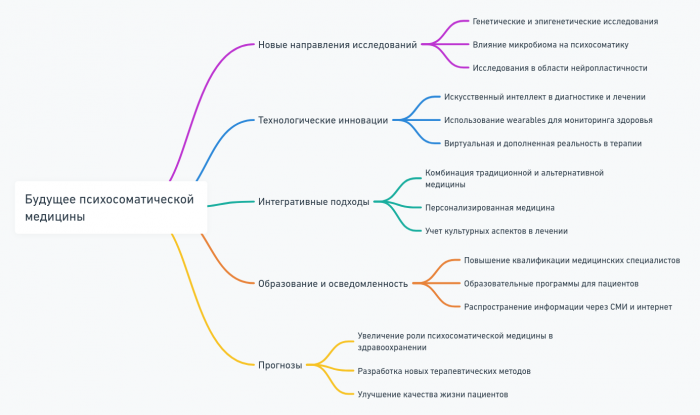
Интеграция новых технологий и подходов в психосоматическую практику потребует от специалистов не только технических навыков, но и глубокого понимания человеческой природы, эмпатии и способности устанавливать терапевтический альянс в новых условиях цифровой эры.
В заключение, будущее психосоматической медицины представляется захватывающим и многообещающим, но также полным вызовов. Оно потребует от нас переосмысления многих фундаментальных концепций о взаимосвязи разума и тела, а также разработки новых подходов к диагностике, лечению и профилактике психосоматических расстройств. По мере того как мы движемся в это будущее, важно сохранять баланс между инновациями и гуманистическими ценностями, обеспечивая, чтобы технологический прогресс служил улучшению здоровья и благополучия людей.
Заключение
Подводя итоги нашего всестороннего исследования психосоматики, становится очевидным, что эта область представляет собой сложный и динамично развивающийся раздел медицины и психологии, который играет ключевую роль в понимании и лечении многих заболеваний.
Ключевые выводы
- Целостный подход: Психосоматика подчеркивает неразрывную связь между психикой и телом, предлагая интегративный взгляд на здоровье и болезнь.
- Междисциплинарность: Эффективная работа в области психосоматики требует сотрудничества специалистов из различных областей – психологов, врачей, нейробиологов и других.
- Индивидуализация: Психосоматический подход учитывает уникальные особенности каждого пациента, включая его психологический профиль, социальный контекст и биологические характеристики.
- Технологические инновации: Развитие новых технологий, таких как нейровизуализация, биосенсоры и искусственный интеллект, открывает новые возможности для диагностики и лечения психосоматических расстройств.
- Культурная чувствительность: Важность учета культурных факторов в понимании и лечении психосоматических состояний становится все более очевидной в современном глобализированном мире.
Перспективы развития
Будущее психосоматики представляется многообещающим и многогранным:
- Персонализированная медицина: Развитие методов индивидуального подбора терапии на основе генетических, психологических и социальных факторов.
- Интеграция с цифровыми технологиями: Использование мобильных приложений, виртуальной реальности и телемедицины для мониторинга и лечения психосоматических расстройств.
- Нейромодуляция: Разработка новых методов воздействия на нервную систему для коррекции психосоматических нарушений.
- Профилактический фокус: Смещение акцента на раннее выявление и предотвращение психосоматических проблем.
Вызовы и этические аспекты
Развитие психосоматики сопряжено с рядом вызовов и этических вопросов:
- Баланс технологий и гуманизма: Необходимость сохранения человеческого фактора в эпоху цифровизации медицины.
- Конфиденциальность данных: Обеспечение защиты чувствительной информации о психосоматическом здоровье пациентов.
- Доступность лечения: Обеспечение равного доступа к инновационным методам диагностики и лечения для всех слоев населения.
- Этика нейромодуляции: Определение границ допустимого вмешательства в работу мозга и нервной системы.
Роль специалистов
Для специалистов, работающих в области психосоматики, важно:
- Непрерывное образование: Постоянное обновление знаний и навыков в быстро развивающейся области.
- Развитие эмпатии: Сохранение человеческого подхода в эпоху высоких технологий.
- Критическое мышление: Способность анализировать и интерпретировать сложные данные.
- Этическая рефлексия: Постоянное осмысление этических аспектов своей практики.
«Будущее психосоматики – это не просто интеграция разума и тела, но и синтез науки, технологий и глубокого понимания человеческой природы»
В заключение, психосоматика представляет собой динамично развивающуюся область, которая имеет потенциал революционизировать наше понимание здоровья и болезни. Она предлагает целостный взгляд на человека, учитывающий сложные взаимодействия между психологическими, биологическими и социальными факторами. По мере развития технологий и углубления наших знаний о связях между разумом и телом, психосоматика будет играть все более важную роль в медицине и психологии.
Для начинающих психологов изучение психосоматики открывает широкие возможности для профессионального роста и развития. Оно требует не только глубоких знаний в психологии и медицине, но и способности интегрировать информацию из различных областей, критически мыслить и адаптироваться к быстро меняющимся условиям. Важно также развивать навыки эмпатии, культурной чувствительности и этического анализа.
Психосоматика напоминает нам о фундаментальном единстве психического и физического, подчеркивая необходимость холистического подхода к здоровью человека. Она призывает нас выйти за рамки узкоспециализированного мышления и рассматривать человека как сложную, многогранную систему, где каждый аспект влияет на все остальные.
В конечном итоге, развитие психосоматики имеет потенциал не только улучшить диагностику и лечение многих заболеваний, но и изменить наше фундаментальное понимание здоровья, болезни и человеческого опыта в целом. Это захватывающее путешествие в глубины взаимосвязи разума и тела, которое обещает открыть новые горизонты в науке и практике здравоохранения.
Приглашаем вас парой кликов подписаться на наши каналы и чаты в Телеграм